La Stimulation Ovarienne en FIV : Votre Guide Étape par Étape vers la Parentalité

Dans ma pratique clinique depuis plus de 30 ans, avec des milliers de naissances à notre actif, j’ai constaté que la stimulation ovarienne est souvent l’étape qui suscite le plus d’appréhension chez mes patientes. Bonjour, je suis le Dr Senai Aksoy. Je sais que le chemin vers la parentalité peut ressembler à un voyage rempli d’espoirs, de questions et parfois d’incertitudes.
La première grande étape de votre traitement de Fécondation In Vitro (FIV), la stimulation ovarienne, est fondamentale. Mon rôle aujourd’hui est de vous prendre par la main et de démystifier ce processus, pour que vous puissiez l’aborder avec confiance et sérénité.
Le Résumé du Dr Aksoy
La stimulation ovarienne en FIV est un traitement hormonal de 10 à 14 jours visant à faire mûrir plusieurs follicules simultanément. En utilisant des gonadotrophines sous forme d’injections quotidiennes, nous augmentons considérablement le nombre d’ovocytes matures disponibles pour la ponction ovarienne, maximisant ainsi vos chances de concevoir lors du transfert d’embryons.
 Cliquez sur l’image pour regarder la vidéo explicative du Dr Senai Aksoy sur YouTube.
Cliquez sur l’image pour regarder la vidéo explicative du Dr Senai Aksoy sur YouTube.
📌 Ce que vous apprendrez dans cet article :
- Comment se déroule la stimulation ovarienne pour une FIV ?
- Quels sont les différents protocoles et médicaments utilisés ?
- Quels sont les effets secondaires de la stimulation ovarienne ?
- Le risque d’hyperstimulation ovarienne est-il élevé ?
- Questions Fréquentes (FAQ)
Comment se déroule la stimulation ovarienne pour une FIV ?
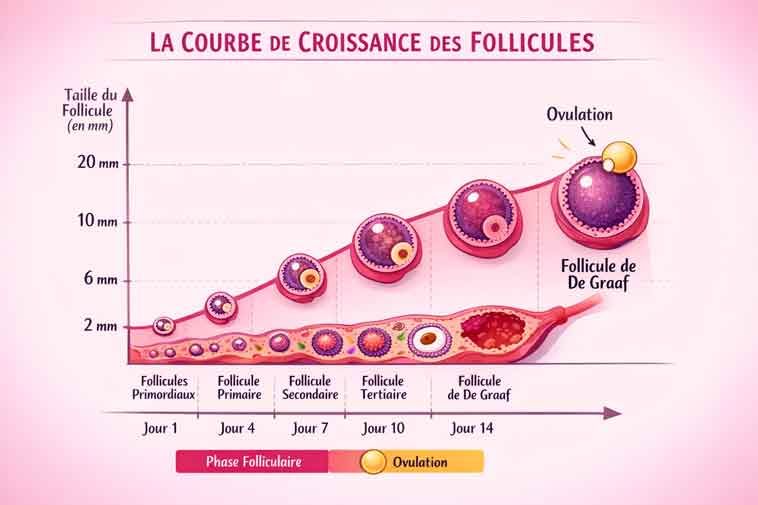
La stimulation ovarienne consiste en 6 étapes précises, débutant par une évaluation échographique au 2ème jour des règles, suivie de 10 à 14 jours d’injections hormonales pour faire grossir les follicules. Une fois la taille idéale atteinte, l’injection de déclenchement prépare la ponction ovarienne.
La stimulation ovarienne est la phase initiale et fondamentale du traitement de FIV. Elle consiste à utiliser des médicaments hormonaux pour encourager vos ovaires à produire plusieurs ovocytes matures en un seul cycle, au lieu de l’unique ovocyte habituel.
Imaginez ce processus comme la préparation d’un jardin : au lieu de faire pousser une seule belle fleur, nous donnons au sol les nutriments exacts pour faire éclore tout un parterre simultanément. L’objectif est simple : augmenter le nombre d’ovocytes de qualité disponibles pour la fécondation.
Voici votre parcours en 6 étapes clés :
La Consultation Initiale (J2 ou J3 du cycle)
Nous réalisons une échographie transvaginale et une prise de sang (taux d’œstradiol) pour s’assurer que vos ovaires sont “au repos”.
La phase de blocage (selon le protocole)
Nous utilisons des analogues de la GnRH pour mettre votre cycle naturel en pause, nous permettant de synchroniser le développement folliculaire.
La Stimulation (Les injections)
Vous commencez des injections sous-cutanées quotidiennes de gonadotrophines (FSH/LH). Rassurez-vous, l’aiguille est minuscule (comme pour l’insuline) et la procédure est très simple. Ces hormones stimulent le développement folliculaire, comme le démontrent de nombreuses études cliniques.
Le Monitorage (Suivi)
Pendant 10 à 14 jours, vous venez à la clinique pour des échographies pelviennes et prises de sang régulières. Cela me permet d’ajuster votre traitement “sur-mesure”.
L'injection de déclenchement (Trigger Shot)
Lorsque les follicules atteignent 17-18 mm, une injection spécifique (souvent de l’Ovitrelle) déclenche la maturation finale des ovules.
La Ponction Ovarienne
34 à 36 heures après le déclenchement, sous légère sédation, nous récoltons délicatement les ovocytes matures.
Quels sont les types de médicaments et protocoles utilisés ?
Il n’existe pas de traitement universel : les gonadotrophines (pour stimuler) et les analogues de la GnRH (pour bloquer l’ovulation prématurée) sont dosés spécifiquement selon la réserve ovarienne et l’âge de la patiente. Le protocole antagoniste est aujourd’hui souvent privilégié.
Ma philosophie à la clinique est celle de la “Haute Couture”. Contrairement aux cliniques usines qui appliquent le même protocole à tout le monde, votre traitement est une stratégie sur mesure. Des autorités comme la Haute Autorité de Santé (HAS) ou l’ESHRE recommandent d’ailleurs cette personnalisation stricte.
| Phase du Traitement | Action Visée | Médicaments Typiques (Exemples) |
|---|---|---|
| Stimulation des follicules | Faire croître plusieurs ovocytes | Gonadotrophines (Gonal-F®, Puregon®, Menopur®) |
| Blocage de l’ovulation | Empêcher une ovulation spontanée | Agonistes (Decapeptyl®) ou Antagonistes (Cetrotide®, Orgalutran®) |
| Déclenchement final | Maturation finale avant la ponction | hCG (Ovitrelle®) ou agoniste de la GnRH |
Selon le Dr Senai Aksoy : “L’utilisation du protocole antagoniste combiné à un déclenchement par agoniste a révolutionné notre pratique. La littérature médicale (PubMed) confirme d’ailleurs que les antagonistes de la GnRH réduisent presque à zéro le risque d’hyperstimulation sévère tout en maintenant d’excellents taux de réussite.”
Quels sont les effets secondaires de la stimulation ovarienne ?
La majorité des femmes tolèrent très bien le traitement. Les effets secondaires les plus courants en fin de stimulation sont des ballonnements, de la fatigue, des sautes d’humeur légères et une lourdeur pelvienne due à l’augmentation du volume des ovaires.
La transparence est un pilier de la confiance entre nous. Les fluctuations hormonales (notamment l’augmentation du taux d’œstradiol) imitent le syndrome prémenstruel, mais en un peu plus marqué.
Les symptômes fréquents et gérables incluent :
- Ballonnements et sensation de lourdeur abdominale (le signe le plus courant et le plus normal).
- Sensibilité des seins.
- Fatigue et maux de tête légers.
- Sautes d’humeur dues à la montée hormonale. Soyez indulgente avec vous-même durant cette quinzaine.
Le risque d’hyperstimulation ovarienne (SHO) est-il grand ?
Grâce aux protocoles médicaux modernes et au monitorage strict (échographies et dosages sanguins), le Syndrome d’Hyperstimulation Ovarienne (SHO) sévère est aujourd’hui devenu extrêmement rare (moins de 1 à 2% des cas).
Le Syndrome d’Hyperstimulation Ovarienne (SHO) est une réponse excessive du corps au traitement hormonal FIV, entraînant notamment une rétention d’eau importante. C’est un point sur lequel nous sommes particulièrement vigilants.
Nitekim, l’Agence de la biomédecine en France précise que les protocoles récents ont considérablement réduit ce risque, de même que les stratégies de prévention modernes étudiées dans la recherche scientifique de pointe (utilisation d’antagonistes, déclenchement par agoniste, et approche “Freeze-all”). Si nous observons que vos ovaires répondent un peu trop fort, nous adaptons le dosage immédiatement ou nous changeons la méthode de déclenchement. Les signes d’alerte (nécessitant de nous contacter) sont :
- Douleur abdominale sévère soudaine
- Prise de poids très rapide
- Nausées et vomissements intenses
- Difficultés à respirer
Votre sécurité est, et restera toujours, absolue. L’objectif est d’atteindre le nombre optimal d’ovocytes pour une fécondation réussie, pas d’en récolter le maximum au péril de votre santé. C’est la médecine avec une âme (“Science with soul”).
Foire aux Questions (FAQ)
La stimulation ovarienne fait-elle mal ? Non. La plupart des femmes décrivent les injections sous-cutanées quotidiennes comme un léger pincement indolore. Vers la fin du traitement de 14 jours, une sensation de lourdeur dans le bas-ventre est fréquente en raison de la croissance des ovaires.
Peut-on travailler pendant une stimulation ovarienne ? Oui, vous pouvez continuer à travailler. Nous recommandons cependant d’adapter l’activité physique : privilégiez la marche ou le yoga doux. Il faut éviter les sports à impact intense ou les torsions dans la semaine précédant la ponction.
Combien de temps dure une stimulation ovarienne ? La phase d’injections de la stimulation ovarienne dure généralement entre 10 et 14 jours. Cette durée varie légèrement selon votre âge, votre réserve ovarienne et la réponse individuelle de vos follicules aux gonadotrophines.
Que se passe-t-il après les injections pour la FIV ? Une fois les injections terminées et les follicules matures, on procède à l’injection de déclenchement. 36 heures plus tard, la ponction ovarienne a lieu pour récolter les ovocytes, qui seront immédiatement fécondés en laboratoire.
Quels médicaments sont utilisés pour stimuler les ovaires ? Nous prescrivons principalement des gonadotrophines (comme le Gonal-F® ou Menopur®) pour stimuler la croissance, ainsi que des antagonistes de la GnRH (comme Cetrotide®) pour bloquer l’ovulation spontanée avant la clinique.
Quel est le risque de grossesse multiple avec la stimulation ovarienne ? Aujourd’hui, le risque de grossesse multiple (jumeaux) n’est plus lié à la stimulation ovarienne elle-même, mais au nombre d’embryons que le médecin choisit d’implanter lors du transfert d’embryons. La norme clinique moderne est le transfert électif d’un seul embryon (eSET), qui maximise les chances d’une grossesse saine, à terme, et sans risques pour la mère.
Mentions Légales et Avertissement Médical (Disclaimer)
Cet article a été rédigé et validé médicalement par le Dr Senai Aksoy (Gynécologue-Obstétricien, Spécialiste en Médecine de la Reproduction). Le contenu de cette page est fourni à des fins strictement informatives et éducatives. Il ne remplace en aucun cas l’évaluation, le diagnostic ou les conseils de votre professionnel de santé traitant. Chaque patiente étant unique, les protocoles de stimulation ovarienne et les résultats de la Fécondation In Vitro (FIV) varient individuellement. Veuillez toujours consulter un médecin qualifié concernant votre situation de santé personnelle avant de commencer tout traitement médical.