L'hystéroscopie de dépistage avant une FIV. Quand est-elle vraiment nécessaire ?

Des données récentes, notamment issues du congrès ESHRE 2023, montrent que réaliser une hystéroscopie avant la toute première tentative de FIV n’améliore pas vraiment les chances d’obtenir une naissance vivante. Ainsi, si vous ne présentez aucun facteur de risque spécifique, cet examen n’améliorera probablement pas la situation.
Mais la situation change si vous avez déjà rencontré des difficultés avec des transferts d’embryons qui n’ont pas abouti. Si vous avez eu deux à quatre tentatives infructueuses, une hystéroscopie pourrait alors être une bonne idée. Elle permet de détecter (et parfois de corriger) des problèmes au niveau de votre utérus qui n’apparaissaient pas à l’échographie. Ces problèmes sont observés dans environ 25 % de ces cas, ce qui pourrait expliquer pourquoi les tentatives précédentes ont échoué.
 > Cliquez sur l’image pour regarder la vidéo sur YouTube.
> Cliquez sur l’image pour regarder la vidéo sur YouTube.
📌 Que découvrirez-vous dans cet article ?\
\
- Qu’est-ce que l’hystéroscopie de dépistage ?\
- Hystéroscopie avant la première FIV : que disent les études récentes ?
- Hystéroscopie et échecs répétés d’implantation : un bénéfice avéré ?
- Quelles anomalies l’hystéroscopie peut-elle révéler ?
- Hystéroscopie ou échographie : quelle est la différence ?
- Comment se déroule une hystéroscopie diagnostique ?
- Quand l’hystéroscopie est-elle recommandée avant une FIV ?
- FAQ : vos questions les plus fréquentes
Qu’est-ce qu’une hystéroscopie de dépistage ?
L’hystéroscopie de dépistage, également appelée hystéroscopie diagnostique, est un examen qui permet d’explorer directement l’intérieur de l’utérus et le canal cervical à l’aide d’un instrument très fin appelé hystéroscope. Contrairement à l’échographie transvaginale ou à l’hystérosalpingographie, qui fournissent une imagerie indirecte, cette technique offre une visualisation directe et en temps réel de l’endomètre.
Au cours de mes plus de 30 ans de pratique, j’ai pu constater à quel point l’hystéroscopie est utile pour détecter de petits problèmes qui n’apparaissent pas toujours lors des examens classiques. Imaginez-la comme une minuscule caméra qui pénètre à l’intérieur de votre utérus. Si l’échographie revient à observer une maison depuis la rue, l’hystéroscopie vous permet d’inspecter chaque pièce à l’intérieur. Souvent, ce sont ces petits détails qui fournissent les indices essentiels pour comprendre ce qui se passe.
Les objectifs de l’hystéroscopie avant une FIV
Une hystéroscopie avant une FIV permet notamment :
- Détecter d’éventuels polypes endométriaux qui pourraient empêcher l’embryon de s’implanter.
- Repérer des fibromes sous-muqueux qui modifient la forme de l’utérus et empêchent l’implantation.
- Voir des synéchies utérines (adhérences), qui n’apparaissent généralement pas sur les échographies classiques.
- Mettre en évidence une endométrite chronique, une inflammation complexe de l’endomètre qui peut causer des problèmes.
- Vérifier l’aspect de la cavité utérine, notamment pour détecter d’éventuelles anomalies congénitales.
💡 Important : Nous savons que l’hystéroscopie peut détecter des problèmes. La vraie question est : quand vous aide-t-elle réellement à tomber enceinte ?
L’hystéroscopie avant la première FIV : que disent les études récentes ?
La revue Cochrane et les études multicentriques
Une revue Cochrane de 2019 suggérait initialement un bénéfice possible de l’hystéroscopie avant la FIV, avec un risque relatif de 1,26 pour les naissances vivantes. Cependant, cette analyse présentait des limites importantes :
Plusieurs facteurs pourraient expliquer pourquoi les résultats ne concordent pas toujours.
Tout d’abord, lorsque l’on examine l’ensemble des études, on constate qu’elles présentent de nombreuses différences. Cela signifie que les résultats varient considérablement d’une étude à l’autre, ce qui rend difficile de tirer des conclusions solides.
De plus, les participants aux études ne sont pas tous identiques. Certaines études portent sur des personnes qui ont recours à la FIV pour la première fois, tandis que d’autres ne s’intéressent qu’aux personnes ayant déjà connu un échec. Le fait de mélanger ces groupes peut rendre difficile de déterminer si une approche est réellement efficace.
Enfin, la manière dont les études ont été menées n’était pas toujours optimale. Les critères d’inclusion variaient d’une étude à l’autre, les procédures suivies différaient et certains biais pouvaient être présents. Tout cela rend difficile de déterminer ce qui se passe réellement.
Le point décisif
Voici un élément très intéressant : lorsque les chercheurs n’ont examiné que les études ayant suivi des méthodes très rigoureuses, tout avantage potentiel de l’hystéroscopie a disparu.
Le risque est devenu neutre, ce qui signifie que dans les meilleures études, l’hystéroscopie n’a pas vraiment modifié les résultats, notamment en ce qui concerne la grossesse ou l’accouchement.
Les études inSIGHT et TROPHY : la réponse définitive
Deux grandes études multicentriques randomisées ont tranché la question :
Étude inSIGHT (Pays-Bas, 2016)
Nous avons mené une étude auprès de 750 femmes qui s’apprêtaient à tenter une FIV pour la première fois. Avant de commencer, elles ont toutes subi une échographie utérine normale, ce qui signifie qu’aucun problème n’était visible à l’intérieur de l’utérus.
Nous avons réparti les femmes en deux groupes :
- 373 ont subi une hystéroscopie avant la FIV
- 377 n’ont subi aucun autre examen
Les résultats étaient assez clairs : les taux de naissances vivantes étaient à peu près identiques dans les deux groupes.
Les statistiques ont montré un risque relatif de 1,06, avec un intervalle de confiance compris entre 0,93 et 1,20. En résumé, si votre échographie est normale, le fait de subir une hystéroscopie avant votre première FIV n’a pas vraiment d’incidence sur vos chances d’avoir un bébé.
Cela corrobore les conclusions d’autres études : s’il n’y a aucune raison de penser qu’il y a un problème, examiner l’utérus au préalable ne semble pas améliorer les taux de naissances vivantes.
Étude TROPHY (étude multicentrique européenne, 2016)
Une étude a porté sur 702 femmes ayant subi deux à quatre transferts d’embryons infructueux afin de déterminer si des examens complémentaires pouvaient être utiles.
Au départ, toutes les femmes avaient passé des échographies qui semblaient normales, ce qui signifie qu’il n’y avait pas de problèmes évidents. Mais lorsqu’ils ont effectué des examens plus approfondis, ils ont détecté des problèmes chez 24 % des femmes. Cela peut sembler beaucoup, mais seuls 4 % de ces problèmes pouvaient réellement être corrigés. Voici le point le plus important : même après avoir identifié et corrigé ces problèmes, le nombre de naissances vivantes n’a pas vraiment augmenté.
En résumé, même si des anomalies ont été détectées après plusieurs transferts infructueux, leur correction n’a pas aidé les femmes à tomber enceintes dans cette étude.
De plus, l’étude de Ben Abid et ses collègues (2021) (https://pubmed.ncbi.nlm.nih.gov/33727208/) a confirmé ces résultats : Taux de grossesse de 23,9 % avec hystéroscopie contre 19,3 % sans hystéroscopie (p = 0,607).
Recommandation actuelle de l’ESHRE (2023)
Selon les recommandations de l’ESHRE sur les échecs d’implantation répétés, l’hystéroscopie de dépistage n’est actuellement pas recommandée en pratique clinique courante avant la première FIV.
| Situation | Recommandation | Niveau de preuve |
|---|---|---|
| Avant la 1re FIV avec échographie normale | Non recommandée | Grade A (forte) |
| Avant la 1re FIV avec anomalie échographique | Recommandée | Grade B |
| Après 2 à 4 échecs de FIV | Peut être envisagée | Grade C |
Hystéroscopie et échecs répétés d’implantation : un bénéfice avéré ?
Mais les choses changent lorsqu’il s’agit d’échecs répétés d’implantation (RIF).
Le RIF signifie généralement que vous ne tombez pas enceinte après trois transferts d’embryons de bonne qualité, ou après avoir transféré au moins huit embryons au total.
En gros, ce n’est pas un événement ponctuel ; cela continue de se produire même lorsque tout semble aller bien. Dans ce cas, la manière dont les médecins évaluent et traitent ce problème peut donc être différente, car les causes peuvent être plus spécifiques et nécessitent un examen plus approfondi.
Données contradictoires
Une méta-analyse réalisée par Cao et ses collègues (2018) a rapporté un risque relatif de 1,29 (IC à 95 % : 1,03-1,62) en faveur de l’hystéroscopie chez les patientes présentant des échecs répétés. Cependant, cette analyse incluait des études observationnelles et non exclusivement des essais randomisés.
Paradoxalement, la plus grande étude randomisée incluse (étude TROPHY portant sur 702 patientes) n’a révélé aucune différence significative.
Mes 30 années d’expérience clinique
J’ai remarqué que lorsque je pratique des hystéroscopies chez des femmes ayant connu des difficultés d’implantation, je constate quelque chose d’inhabituel chez environ 25 % d’entre elles.
Cela peut sembler beaucoup, mais il s’agit généralement de quelque chose de mineur. De plus, le fait de corriger ce problème ne signifie pas toujours qu’elles auront plus de chances de tomber enceintes.
Anomalies les plus fréquemment observées
Ainsi, en examinant les données, nous constatons souvent l’apparition de quelques éléments :
- Une endométrite chronique est observée dans environ 15 à 25 % des cas.
- Des polypes endométriaux sont présents dans 10 à 15 % des cas.
- Des synéchies minimes apparaissent dans 5 à 10 % des cas.
- Une muqueuse d’aspect anormal est observée dans 8 à 12 % des cas
Mais il est important de savoir que tous ces éléments n’ont pas le même impact sur le pronostic.
Quel est le véritable bénéfice du traitement ?
Son efficacité dépend vraiment du type de problème détecté :
- Une aide précieuse : en cas de polypes de plus de 10 mm ou de fibromes sous la muqueuse. Traiter ces problèmes peut réellement améliorer l’état de l’utérus.
- Aide modérée : s’il s’agit d’une endométrite chronique (inflammation à long terme de la muqueuse utérine), les antibiotiques adaptés peuvent faciliter la nidation d’un embryon, mais ce n’est pas garanti.
- Peut-être pas très utile : pour les petits problèmes de la muqueuse utérine, les traiter ne changera peut-être pas l’issue de la situation.
🔬 Mon point de vue clinique
Ainsi, même si cela ne fonctionne pas du premier coup, l’hystéroscopie est généralement plus efficace pour aider à comprendre ce qui se passe et déterminer la marche à suivre, plutôt que comme solution miracle pour tomber enceinte.
Son principal avantage est qu’elle aide les médecins à détecter d’éventuels problèmes rares pouvant être corrigés. Cela peut être très utile, car cela vous garantit que les médecins ont tout vérifié avec soin.
Quelles anomalies l’hystéroscopie peut-elle révéler ?
Classification des anomalies utérines
| Type d’anomalie | Fréquence dans le RIF | Impact sur la FIV | Traitement |
|---|---|---|---|
| Polypes endométriaux | 10-15 % | ⚠️ Modéré à élevé (surtout si > 10 mm) | Polypectomie hystéroscopique |
| Fibromes sous-muqueux | 3-5 % | ⚠️⚠️ Élevé (déformation de la cavité) | Myomectomie hystéroscopique |
| Synéchies utérines | 5-10 % | ⚠️⚠️ Élevé (surface d’implantation réduite) | Adhésiolyse hystéroscopique |
| Endométrite chronique | 15-25 % | ⚠️ Modéré | Antibiotiques (doxycycline) |
| Septum utérin partiel | 1-3 % | ⚠️⚠️ Élevé | Septoplastie hystéroscopique |
| Aspect anormal de la muqueuse | 8-12 % | ? Incertain | Pas de traitement spécifique |
Gros plan : l’endométrite chronique
L’endométrite chronique : une cause souvent silencieuse
On parle d’endométrite chronique lorsque la muqueuse utérine est enflammée, mais cette affection est insidieuse car elle ne provoque généralement pas beaucoup de symptômes. Parfois, vous pouvez même ignorer que vous en souffrez.
Si vous observez le tissu au microscope, vous verrez des plasmocytes là où ils ne devraient pas se trouver. C’est le signe d’une inflammation qui dure depuis un certain temps.
Quelle est sa fréquence ?
La fréquence de ce problème varie considérablement selon les personnes considérées :
- Chez les personnes qui ont des difficultés à tomber enceintes en général : 10 à 15 %
- Chez les personnes qui ont tenté plusieurs fois une FIV sans succès : 42 à 44 %
Cette grande différence laisse penser que cela pourrait causer des problèmes lors de la nidation de l’ovule fécondé dans l’utérus, mais la question de savoir si cela cause réellement le problème reste sujette à débat.
Comment est-ce diagnostiqué ?
Pour comprendre ce qui se passe, les médecins ont recours à des examens spécifiques :
- Biopsie de l’endomètre : Ils prélèvent un échantillon de la muqueuse utérine et l’examinent au microscope. C’est essentiel pour détecter la présence de plasmocytes.
- Immunomarquage CD138 : ce test permet de repérer les cellules inflammatoires dont j’ai parlé.
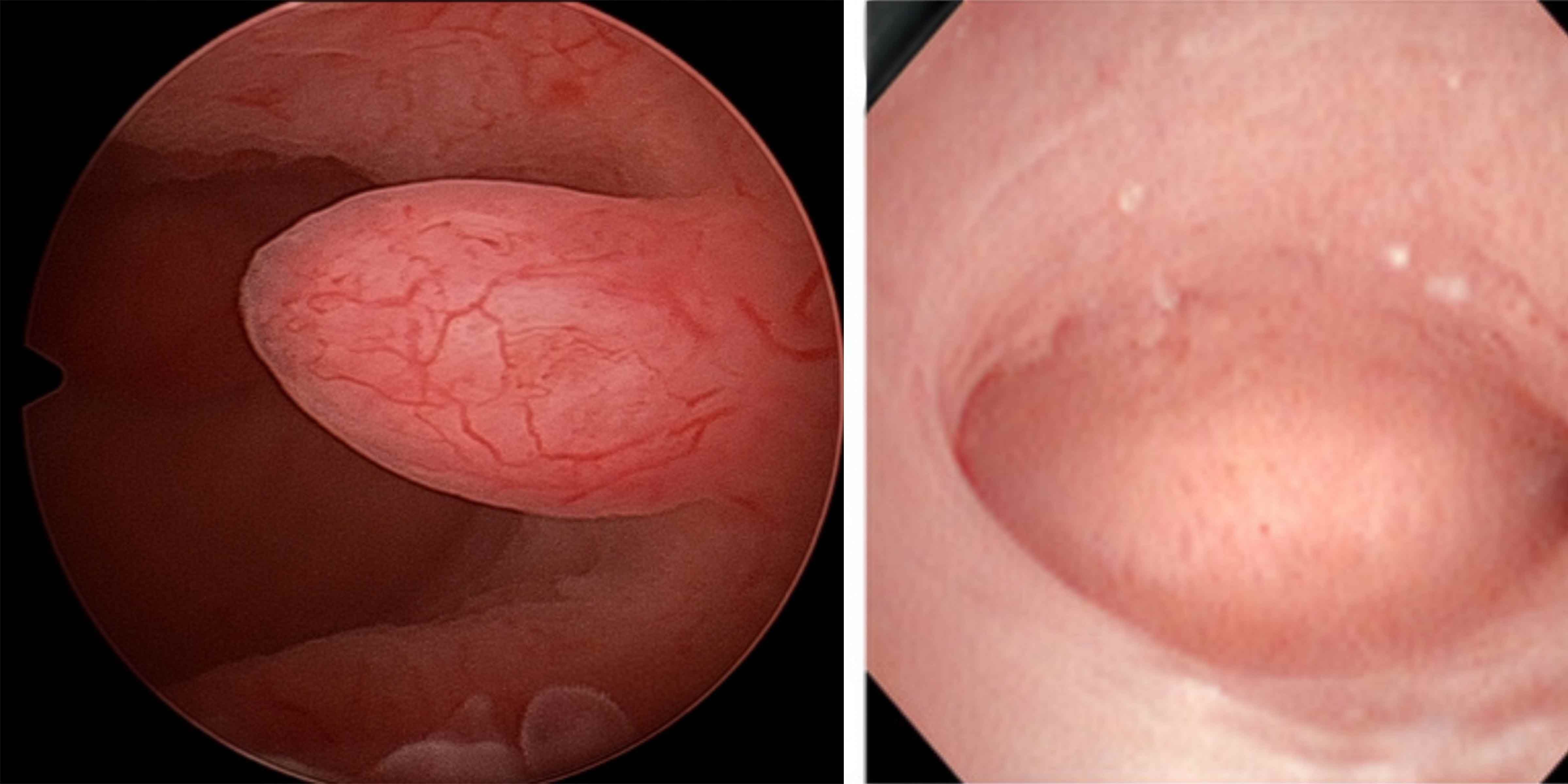
- Lors d’une hystéroscopie (examen de l’intérieur de l’utérus à l’aide d’une caméra), ils peuvent observer des rougeurs, de petites taches rouges ou une surface légèrement saignante.
Gardez à l’esprit que l’examen visuel seul ne suffit pas pour établir un diagnostic certain. La biopsie reste le meilleur moyen de confirmer le diagnostic.
Quel est le traitement ?
Le traitement habituel repose sur des antibiotiques, le plus souvent :
- Doxycycline 100 mg, deux fois par jour, pendant 2 semaines.
Une fois le traitement antibiotique terminé, votre médecin pourra souhaiter effectuer un nouveau contrôle (par hystéroscopie ou biopsie, selon votre situation) pour s’assurer que l’inflammation a disparu.
Les données dont nous disposons sont encore en cours de compilation, mais les premières études montrent que certaines patientes ont de meilleures chances de tomber enceintes après le traitement, ce qui est une bonne nouvelle.
Hystéroscopie ou échographie : quelle est la différence ?
Tableau comparatif des examens
| Critères | Échographie transvaginale | Hystérosalpingographie (HSG) | Hystéroscopie diagnostique |
|---|---|---|---|
| Principe | Ondes ultrasonores traversant la paroi | Radiographie avec produit de contraste | Visualisation directe par caméra |
| Sensibilité aux anomalies | 35 % | 40 % | 100 % (par définition) |
| Spécificité | 82 % | 86 % | 100 % (examen de référence) |
| Perméabilité tubaire | ❌ Non | ✅ Oui | ❌ Non (sauf hydrosalpinx visible) |
| Douleur | Aucune | Modérée (crampes) | Légère à modérée |
| Anesthésie | Non | Non | Non (hystéroscopie en cabinet) |
| Durée | 5-10 min | 15-20 min | 5-10 min |
| Coût approximatif | 50-100 $ | 150-250 $ | 200-400 $ |
La complémentarité des examens
Dans ma pratique, je privilégie une approche progressive et raisonnée. L’objectif n’est pas de multiplier les examens, mais de les utiliser au bon moment.
1️⃣ Échographie transvaginale : la base
L’échographie transvaginale reste la meilleure première étape. C’est un examen simple et courant qui nous fournit une multitude d’informations sur votre utérus et votre endomètre.
La plupart du temps, il nous aide à repérer des anomalies évidentes et nous indique quels autres examens pourraient être nécessaires.
2️⃣ Hystéroscopie : ciblée, pas systématique
Je recommande généralement une hystéroscopie si :
- Une échographie révèle quelque chose d’inhabituel.
- Vous avez eu des difficultés à tomber enceinte après plusieurs tentatives de FIV.
Ce n’est pas un examen que je prescris à tout le monde, mais il est utile lorsque j’ai besoin d’un examen plus approfondi.
3️⃣ Hystérosalpingographie : un objectif différent
L’hystérosalpingographie a une fonction spécifique. Elle permet principalement de vérifier si vos trompes de Fallope sont perméables. Bien qu’elle permette d’avoir un aperçu rapide de votre utérus, elle n’est pas vraiment destinée à une inspection détaillée.
💭 Une métaphore pour mieux comprendre
Je l’explique généralement ainsi :
Considérez l’échographie comme si vous regardiez votre maison depuis le trottoir. L’hystéroscopie, quant à elle, revient à parcourir chaque pièce à la lumière d’une lampe de poche.
Vous verrez forcément plus de choses – même des petits détails que vous ne pouviez pas repérer de l’extérieur.
Mais voici le problème : Avez-vous vraiment besoin d’explorer chaque recoin d’une maison pour savoir si vous pouvez y vivre ?
C’est là que les choses se compliquent dans le traitement de l’infertilité. Il s’agit de déterminer jusqu’où il faut aller pour que cela soit réellement utile.
Sensibilité combinée
Une étude menée en Tunisie en 2012 a examiné dans quelle mesure l’échographie et l’hystérosalpingographie (HSG), utilisées conjointement, permettaient de détecter des problèmes, en prenant l’hystéroscopie comme test de référence.
Si au moins l’un des tests (échographie ou HSG) donnait un résultat anormal, la méthode combinée permettait d’identifier correctement environ 73 % des problèmes que l’hystéroscopie pouvait détecter.
En gros, cette approche permet de détecter près de trois problèmes sur quatre que l’hystéroscopie permettrait de détecter.
Que signifie ce chiffre dans la pratique ?
Ainsi, environ 27 % des problèmes détectés lors d’une hystéroscopie ne sont pas repérés par l’échographie et l’hystérosalpingographie combinées.
Il s’agit souvent :
- d’une inflammation chronique de la muqueuse utérine
- de légères cicatrices
- de minuscules excroissances
En général, il ne s’agit pas de problèmes graves, mais plutôt de petites anomalies que l’on ne peut voir qu’en examinant directement l’intérieur de l’utérus.
Cela soulève alors la question suivante : ces problèmes non détectés ont-ils réellement une incidence sur la capacité d’une femme à avoir un enfant ?
C’est sur ce point que les experts ne parviennent toujours pas à s’accorder.
Comment se déroule une hystéroscopie diagnostique ?
Avant l’examen
Quand faut-il réaliser une hystéroscopie ?
Le meilleur moment pour la réaliser se situe généralement entre le 5e et le 14e jour de votre cycle, c’est-à-dire pendant la phase folliculaire précoce.
Pourquoi cette période ?
- Vos règles viennent de se terminer, ce qui facilite grandement l’observation de l’intérieur de votre utérus.
- L’endomètre est encore fin, ce qui permet de mieux examiner la cavité. Vous n’avez pas encore ovulé, il n’y a donc aucun risque de perturber une grossesse précoce.
Cette période offre les meilleures conditions pour obtenir des résultats clairs et réaliser l’intervention dans les meilleures conditions.
Une préparation particulière est-elle nécessaire ?
En général, vous n’avez rien de particulier à faire pour vous préparer.
Pour une hystéroscopie diagnostique réalisée par vaginoscopie :
- Aucune anesthésie générale n’est nécessaire.
- Vous n’avez généralement pas besoin de prendre d’antibiotiques au préalable, conformément aux recommandations du Collège national des gynécologues et obstétriciens (CNGOF, niveau de recommandation B).
- Si vous pensez en avoir besoin, vous pouvez simplement prendre un analgésique simple comme le paracétamol (acétaminophène) environ une heure avant.
L’examen est généralement rapide, pas trop désagréable, et peut être réalisé directement au cabinet.
Pendant l’examen (technique vaginoscopique)
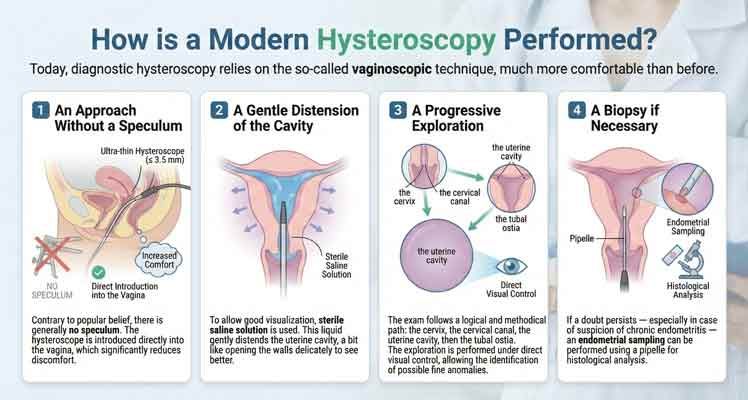
Comment se déroule une hystéroscopie moderne ?
De nos jours, lorsque les médecins utilisent un hystéroscope pour examiner l’intérieur de l’utérus, ils ont généralement recours à une méthode appelée « technique vaginoscopique ». Elle est beaucoup moins pénible pour la patiente que les anciennes méthodes.
1️⃣ Une approche sans spéculum
En fait, vous n’avez généralement pas besoin de spéculum. L’hystéroscope, qui est un instrument très fin (environ 3,5 mm ou moins), est introduit directement dans le vagin, ce qui rend l’examen moins inconfortable.
2️⃣ Distension douce de la cavité
Pour obtenir une vue claire, nous utilisons une solution saline stérile. Ce liquide dilate délicatement l’utérus, un peu comme si on l’ouvrait pour mieux voir.
3️⃣ Une exploration progressive
L’examen se déroule étape par étape :
- D’abord, le col de l’utérus.
- Ensuite, le canal cervical.
- Puis, la cavité utérine.
- Enfin, les ostiums tubaires (là où s’ouvrent les trompes de Fallope). Nous procédons ainsi en observant directement, ce qui nous permet de repérer même les plus petits problèmes.
4️⃣ Une biopsie si nécessaire
Si le doute persiste — en particulier en cas de suspicion d’endométrite chronique —, un prélèvement endométrial peut être effectué à l’aide d’une pipelle en vue d’une analyse histologique.
⏱️ Combien de temps dure l’examen ?
L’ensemble de la procédure dure généralement entre 5 et 15 minutes.
La plupart du temps, elle est réalisée directement au cabinet, vous n’avez donc pas besoin de vous rendre à l’hôpital ni d’être endormie.
Sensations et douleur
Une étude britannique réalisée en 2021 par Mahmud et son équipe s’est penchée sur l’intensité de la douleur ressentie par les femmes lors d’une hystéroscopie, et les résultats sont assez intéressants.
L’étude a révélé que 87 % des femmes ont déclaré avoir ressenti une certaine douleur pendant l’intervention. Parmi ces femmes :
- 41 % ont déclaré que la douleur était plus qu’une simple gêne.
- Sur une échelle de 1 à 10, le niveau moyen de douleur était de 4,69.
Ces chiffres nous rappellent que même s’il s’agit d’une procédure diagnostique, l’hystéroscopie peut être douloureuse.
Une douleur qui varie considérablement d’une patiente à l’autre
D’après ce que j’ai pu constater, chaque personne la ressent différemment. Certaines ressentent un léger inconfort pendant un court instant, tandis que d’autres la décrivent comme beaucoup plus intense.
Plusieurs facteurs peuvent aggraver la douleur :
- Ne jamais avoir accouché
- Un col de l’utérus étroit
- Se sentir très anxieuse avant l’intervention
Du côté positif, voici ce qui peut aider :
- Utiliser un hystéroscope fin
- Être prise en charge par un médecin expérimenté
- Dilater la cavité lentement et avec précaution
En gros, la manière dont l’examen est réalisé et le cadre dans lequel il se déroule font une grande différence.
💡 Conseil pratique
Voici un conseil simple mais efficace :
Essayez de respirer lentement et profondément pendant l’examen.
Ce type de respiration peut aider votre plancher pelvien à se détendre et réduire la douleur. C’est un petit geste qui peut vraiment aider !
Après l’examen
Quels sont les effets secondaires habituels de l’hystéroscopie ?
La plupart des personnes ne ressentent que des symptômes mineurs et temporaires après l’intervention.
Voici ce à quoi vous pouvez vous attendre :
- De légers saignements pendant un jour ou deux : c’est normal et généralement peu abondant.
- De légères crampes : elles peuvent ressembler à des crampes menstruelles et ne devraient durer que quelques heures.
- Reprise immédiate de vos activités habituelles : vous pouvez généralement retourner au travail et reprendre votre routine habituelle immédiatement.
Ces symptômes sont normaux et devraient disparaître d’eux-mêmes.
Qu’en est-il des complications ?
Celles-ci restent assez rares, survenant dans moins de 0,5 % des cas.
Les problèmes les plus fréquemment signalés sont :
- Une perforation de l’utérus
- Une infection (endométrite)
- Une réaction vasovagale, qui peut provoquer un bref sentiment de malaise
Il est bon de rappeler que ces complications sont rares, surtout si l’examen est réalisé correctement.
Quand l’hystéroscopie est-elle recommandée avant une FIV ?
Arbre de décision clinique
Voici mon approche personnalisée, fondée sur plus de 30 ans d’expérience et les recommandations de l’ESHRE 2023 :
✅ Hystéroscopie RECOMMANDÉE
| Situation clinique | Indication | Bénéfice attendu |
|---|---|---|
| Anomalie échographique suspecte | Polype, fibrome, épaisseur endométriale anormale | Élevé : diagnostic et traitement |
| Échographie ou HSG anormale | Déformation de la cavité, image suspecte | Élevé : confirmation et traitement |
| ≥ 3 échecs de transfert d’embryons de bonne qualité | Recherche d’anomalies subtiles | Modéré : 24 % d’anomalies détectées |
| Antécédents de chirurgie utérine | Césarienne, myomectomie, curetage | Modéré : risque de synéchies |
| Saignements intermenstruels | Spotting, métrorragie | Élevé : les polypes sont fréquents |
⚠️ Hystéroscopie À DISCUTER
| Situation clinique | Indication | Bénéfice attendu |
|---|---|---|
| 1 à 2 échecs de FIV avec des embryons de bonne qualité | Bilan complet | Faible : faible impact sur le pronostic |
| Âge > 38 ans avant la première FIV | Évaluation de la cavité | Faible : l’âge n’augmente pas les anomalies de la cavité |
| Demande de la patiente après un bilan normal | Rassurer | Psychologique : soulagement d’avoir tout vérifié |
| ❌ Hystéroscopie NON RECOMMANDÉE | ||
| Situation clinique | Raison | |
| ---------------------- | ----------- | |
| Avant la 1re FIV avec échographie normale | Aucun bénéfice démontré (études inSIGHT, TROPHY) | |
| De routine dans le bilan d’infertilité | Pas rentable | |
| Après un seul échec de FIV | Trop tôt, d’autres causes à explorer en premier lieu |
Mon approche personnalisée
Ma règle clinique « 3-2-1 »
J’utilise une règle simple « 3-2-1 » pour décider quand proposer une hystéroscopie.
Cela m’aide à éviter les examens inutiles tout en détectant les problèmes importants.
🔹 3 transferts sans grossesse
Si vous avez eu trois transferts d’embryons de bonne qualité et que vous n’êtes toujours pas enceinte, je vous conseille de passer une hystéroscopie.
À ce stade, il est judicieux d’examiner attentivement votre utérus pour s’assurer qu’il n’y a rien à l’intérieur qui empêche les embryons de s’implanter.
🔹 2 anomalies associées détectées à l’échographie
Si une échographie met en évidence deux éléments suspects, comme un polype associé à un endomètre épaissi, une hystéroscopie est alors recommandée.
L’objectif ici n’est pas seulement d’examiner l’intérieur de l’utérus, mais de confirmer ce que l’échographie a révélé et d’y remédier si nécessaire.
🔹 1 Antécédents chirurgicaux + 1 échec de FIV
Si une patiente a déjà subi une intervention chirurgicale au niveau de l’utérus — comme un curetage, une myomectomie ou une césarienne difficile — et que sa première FIV a échoué, j’envisage de réaliser une hystéroscopie.
Nous devons être particulièrement prudents car il existe un risque de synéchies ou d’autres problèmes de cicatrices.
Une approche personnalisée plutôt que routinière
Grâce à cette stratégie, je peux me concentrer sur les patientes qui ont vraiment besoin d’aide, et éviter de réaliser des examens supplémentaires chez celles qui semblent aller bien d’après leur échographie et leur situation.
Dans les traitements de fertilité, c’est un exercice d’équilibre constant : faire suffisamment d’examens, mais ne pas surmédicaliser.

L’hystéroscopie peut-elle améliorer la nidation ? Le débat sur la « lésion endométriale »
La théorie de l’altération mécanique
Certaines études plus anciennes avaient une idée intéressante : l’hystéroscopie pourrait favoriser la nidation, même si tout semble normal.
L’idée est que cela revient à donner un petit coup de pouce à l’endomètre, ce qu’on appelle une lésion endométriale, pour faire avancer les choses.
Quelle est l’hypothèse biologique ?
Voici l’idée principale :
Apporter une petite modification à la muqueuse utérine pourrait provoquer une inflammation à court terme dans cette zone.
Cette inflammation pourrait alors entraîner :
- La libération de cytokines, d’interleukines et de facteurs de croissance;
- La sécrétion de protéines pro-implantation telles que MUC1, APOD ou PLA2;
- Un changement dans l’utérus qui pourrait faciliter l’implantation d’un embryon;
En gros, ce petit changement pourrait signaler au corps de préparer l’utérus à la grossesse.
Gardez à l’esprit que, bien que cette idée soit logique d’un point de vue biologique, des études plus récentes ont réexaminé la question et ont abouti à des résultats plus complexes.
Que montrent les données récentes ?
Bon, des études de grande envergure et bien menées nous ont apporté une réponse claire.
Les études inSIGHT, TROPHY et Ben Abid (2021) ont toutes montré qu’il n’y a en réalité aucun avantage intrinsèque à subir une hystéroscopie normale.
En gros, même si l’examen semble normal et qu’il y a eu un traumatisme mécanique mineur, les taux de grossesse ne s’améliorent pas vraiment.
Une théorie séduisante… mais fragile
Avec le recul, l’idée du traumatisme contrôlé reposait principalement sur :
- des études de petite envergure;
- des études où les participantes n’étaient pas choisies au hasard;
- un nombre insuffisant de participantes pour tirer des conclusions définitives;
Les grands essais cliniques menés dans de nombreux centres et mieux conçus ont généralement montré qu’une hystéroscopie diagnostique classique n’augmente pas en soi les chances d’implantation.
Qu’en est-il du concept de « lésion endométriale » ?
Bon, le débat n’est pas vraiment clos, mais il porte principalement sur différentes méthodes, telles que :
- la biopsie endométriale à l’aide d’une pipelle
- le raclage endométrial
Ces procédures ne sont pas identiques à une hystéroscopie diagnostique de base. De ce fait, on ne peut pas simplement transposer les mêmes raisons biologiques et les mêmes informations sur les patientes d’une procédure à l’autre.
En résumé
Il s’avère que l’idée selon laquelle une hystéroscopie standard peut favoriser l’implantation à elle seule n’est pas vraiment étayée par des preuves solides.
Cette conclusion justifie une approche prudente : l’hystéroscopie est utile pour comprendre ce qui se passe, mais ne comptez pas sur elle comme traitement à part entière.
FAQ : vos questions les plus fréquentes
1. L’hystéroscopie est-elle obligatoire avant une FIV ?
Non, l’hystéroscopie n’est pas obligatoire avant une FIV. Selon les recommandations de l’ESHRE 2023, elle n’est pas indiquée en tant que pratique de routine avant la première tentative si votre échographie est normale. Elle devient pertinente après plusieurs transferts d’embryons infructueux ou en présence d’anomalies échographiques.
2. L’hystéroscopie augmente-t-elle mes chances de réussite de la FIV ?
Pas avant la première FIV avec une échographie normale. Des études multicentriques de grande qualité (inSIGHT avec 750 patientes, TROPHY avec 702 patientes) ont démontré qu’il n’y a aucune différence dans les taux de naissances vivantes entre les femmes ayant subi ou non une hystéroscopie de dépistage.
Cependant, si l’hystéroscopie détecte et traite une véritable anomalie (polype, fibrome, synéchies), alors oui, le traitement de cette anomalie peut améliorer vos chances.
3. Après combien d’échecs de FIV dois-je subir une hystéroscopie ?
Il est recommandé d’envisager une hystéroscopie après 2 à 4 transferts infructueux d’embryons de bonne qualité, en particulier si votre échographie initiale était normale. À ce stade, l’hystéroscopie révèle des anomalies dans environ 24 % des cas (étude TROPHY), dont 4 % sont directement traitables.
Dans ma clinique, j’applique généralement la règle des 3 transferts infructueux sans grossesse avec des embryons de bonne morphologie comme seuil pour recommander cet examen.
4. L’hystéroscopie est-elle douloureuse ?
La perception de la douleur varie d’une femme à l’autre. Environ 87 % des femmes ressentent une certaine gêne pendant l’examen, évaluant la douleur à environ 4,7 sur 10. Certaines ressentent juste une légère pression, tandis que d’autres ont des crampes plus fortes, comme des douleurs menstruelles.
Ce qui influence le niveau de douleur :
- La taille de l’hystéroscope (plus il est petit, mieux c’est ; visez moins de 3,5 mm)
- L’expérience du médecin
- Votre niveau d’anxiété
- Si vous avez déjà eu un enfant (c’est généralement moins douloureux pour les mamans)
Petit conseil : Prendre un analgésique classique comme le paracétamol une heure avant peut aider à soulager la gêne.
5. Hystéroscopie ou échographie avant la FIV : laquelle choisir ?
Une échographie transvaginale est généralement le premier examen réalisé au début d’un parcours de FIV. Elle est :
- Non invasif
- Indolore
- Peu coûteux
- Efficace pour détecter les problèmes graves
Une hystéroscopie est généralement l’examen suivant, et elle n’est réalisée que si :
- L’échographie révèle un problème
- La FIV a échoué à plusieurs reprises
- Il y a des signes de problème (comme des saignements)
Vous n’avez pas à choisir. Votre médecin vous recommandera une hystéroscopie si nécessaire après avoir examiné les résultats de votre échographie.
6. Quelles anomalies l’hystéroscopie peut-elle détecter que l’échographie ne peut pas ?
L’hystéroscopie permet de mettre en évidence des éléments tels que :
- Une endométrite chronique (inflammation) : elle n’est pas visible à l’échographie.
- De minuscules polypes (moins de 5 mm) : l’échographie ne les détecte pas toujours.
- De légères synéchies (adhérences mineures) : elles sont difficiles à repérer sans examen direct.
- Une muqueuse d’aspect inhabituel : zones pâles, saignantes ou présentant de nombreux vaisseaux sanguins.
- Les ouvertures des trompes (leur degré d’ouverture près de leur extrémité).
Environ 27 % des anomalies détectées par hystéroscopie n’apparaissent pas à la fois à l’échographie et à l’hystérosalpingographie.
7. Dois-je subir une hystéroscopie avant ma première FIV ?
Non, vous n’avez pas besoin d’une hystéroscopie de routine avant votre première FIV si votre échographie est normale. Des études sérieuses montrent que cela n’améliore pas vos chances de réussite.
Mais je vous le conseillerais au préalable si :
- Votre échographie révèle quelque chose d’inhabituel, comme un polype, un fibrome ou une cavité de forme étrange.
- Vous avez eu des saignements inhabituels, comme des saignements intermenstruels ou des saignements abondants.
- Vous avez déjà subi une intervention chirurgicale au niveau de l’utérus, telle qu’une césarienne, un curetage ou une myomectomie.
- Une hystérosalpingographie (HSG) a montré que votre cavité utérine est déformée.
9. Quels sont les risques liés à l’hystéroscopie diagnostique ?
L’hystéroscopie diagnostique (vaginoscopie) est généralement un examen très sûr. Les complications sont rares (moins de 0,5 % des cas).
Problèmes mineurs :
- De légers saignements (tout à fait normaux pendant un jour ou deux)
- Des crampes pas trop fortes (elles ne devraient durer que quelques heures)
- Sensation de malaise (très rare)
Problèmes majeurs (très rares) :
- Perforation de l’utérus : moins de 0,1 % des cas
- Infection de la muqueuse utérine (endométrite) : moins de 0,3 % des cas
- Saignements abondants : moins de 0,1 % des cas
Une analyse d’études portant sur 1 872 patientes a révélé que, dans trois de ces études, aucun problème n’avait été constaté. Dans la quatrième étude, une seule personne a développé une endométrite.
10. Puis-je passer directement à la FIV sans passer par l’hystéroscopie ?
Oui, c’est une bonne idée ! Si votre échographie transvaginale semble normale et qu’il s’agit de votre première FIV, vous pouvez directement commencer le traitement. Vous n’avez pas besoin d’une hystéroscopie dans le cadre d’un examen de routine, c’est ce qui est généralement conseillé.
Mais je vous recommanderais une hystéroscopie si :
- Vous avez déjà essayé la FIV 2 à 3 fois sans succès, même avec de bons embryons.
- L’échographie a révélé quelque chose d’inhabituel.
- Vous souffrez de problèmes tels que des saignements irréguliers.
L’essentiel est que vous en discutiez avec votre médecin et que vous décidiez ensemble de ce qui vous convient le mieux, en fonction de votre situation.
Alternatives à l’hystéroscopie
Sonohystérographie (échographie avec injection de solution saline)
La sonohystérographie est essentiellement une échographie vaginale réalisée après l’injection d’une solution saline dans votre utérus. Le liquide aide à dilater les tissus afin que le médecin puisse voir plus clairement d’éventuels problèmes.
Les avantages :
- Elle est moins invasive qu’une hystéroscopie.
- Elle est généralement moins douloureuse.
- Elle est très efficace pour détecter les polypes et les fibromes (précision supérieure à 90 %).
Inconvénients :
- Il n’est pas possible de réaliser une biopsie pendant l’examen.
- Elle ne permet pas de détecter une endométrite en cours.
- Elle n’est pas optimale pour détecter les synéchies de très petite taille.
Mon avis : Si l’hystéroscopie vous inquiète, la sonohystérographie est une très bonne option intermédiaire par rapport à une échographie classique.
IRM pelvienne
L’IRM nous offre une image très nette de l’utérus et des zones environnantes.
Avantages :
- Elle ne nécessite ni incision ni ponction.
- Elle est idéale pour examiner les fibromes (leur emplacement, leur taille et leur nombre).
- Elle permet de détecter l’adénomyose.
Points négatifs :
- Elle peut être coûteuse.
- Elle n’est pas très efficace pour détecter les petits polypes ou l’endométrite.
- Nous ne pouvons pas effectuer de traitement pendant l’examen.
Quand je l’utilise : Si je pense qu’une patiente a de nombreux fibromes ou souffre d’adénomyose et que nous envisageons une intervention chirurgicale.
Mon approche holistique après plus de 30 ans de pratique
Au-delà de la simple question « hystéroscopie oui ou non », je crois en une approche personnalisée et progressive :
Étape 1 : Le bilan de base (Toutes les patientes)
- Échographie transvaginale de qualité
- Bilan hormonal complet (AMH, FSH, LH, TSH)
- Analyse du sperme du partenaire
- Hystérosalpingographie (perméabilité des trompes)
Étape 2 : La première tentative de FIV
Si le bilan est normal → Tentative de FIV sans hystéroscopie
Pourquoi ? Parce que les données scientifiques montrent que l’hystéroscopie de routine n’améliore pas vos chances. Commençons par la FIV elle-même.
Étape 3 : Après 1 à 2 échecs
Réfléchir à la situation :
- Quelle est la qualité des embryons ?
- Comment réagissent les ovaires ?
- Quelle est la meilleure façon de transférer l’embryon ?
L’hystéroscopie peut être une bonne idée si :
- Les embryons semblent excellents, mais aucun ne s’implante.
- Il pourrait y avoir un problème au niveau de l’utérus.
Étape 4 : Après ≥ 3 échecs
L’hystéroscopie est systématiquement recommandée dans le cadre du bilan des échecs d’implantation répétés, accompagnée de :
- Bilan immunologique : recherche d’auto-anticorps
- Dépistage de la thrombophilie : risque de microthrombus placentaires
- Analyse génétique des embryons (PGT-A) : aneuploïdies
💡 Philosophie de soins : Chaque patiente est unique. Les statistiques servent de guide, mais c’est votre histoire personnelle — vos symptômes, vos résultats, vos attentes — qui façonne mes recommandations.
Conclusion : une décision éclairée et personnalisée
L’hystéroscopie de dépistage avant une FIV est un excellent outil diagnostique, mais les données scientifiques récentes nous enseignent qu’il est important de ne pas la pratiquer de manière systématique.
Ce que nous savons avec certitude
✍️ Conclusion récapitulative
Après analyse des données scientifiques et de l’expérience clinique, plusieurs points clés se dégagent.
🔎 Avant une première FIV
L’hystéroscopie de routine chez les patientes présentant une échographie normale n’améliore pas les taux de naissances vivantes.
Le niveau de preuve est élevé (grade A). Dans ce contexte, elle ne devrait pas être proposée de manière systématique.
🔁 Après des échecs répétés
Environ 24 % des femmes qui ont des difficultés à tomber enceintes après plusieurs tentatives de FIV présentent des problèmes utérins détectables par hystéroscopie.
La question de savoir si le traitement de ces problèmes est réellement bénéfique reste sujette à débat. Les preuves sont acceptables, mais pas excellentes (niveau B-C).
🎯 Lorsqu’une anomalie significative est identifiée
Cependant, si l’examen révèle un problème évident — tel qu’un polype de plus de 10 mm, un fibrome sous-muqueux ou des synéchies intra-utérines — et que celui-ci est corrigé, il en résulte un bénéfice pour la santé clair et avéré.
Utilisée dans ces cas spécifiques, l’hystéroscopie remplit pleinement son rôle, tant pour détecter le problème que pour le résoudre.
🛡️ Un examen généralement sûr
Enfin, il est important de rappeler que l’hystéroscopie diagnostique est un examen sûr, avec un taux de complications très faible (moins de 0,5 %).
🎯 Message clé
L’hystéroscopie n’est pas une solution miracle, mais elle n’est certainement pas inutile non plus.
Elle est utile lorsqu’elle est utilisée pour la bonne raison, dans le cadre d’un plan qui vous convient.
Ne la pratiquez pas systématiquement. Ne l’ignorez pas lorsqu’elle pourrait vous aider. Recourez-y lorsque cela vous semble judicieux.
✍️ Les vraies questions qui restent en suspens
❓ Quel est le moment optimal pour recommander une hystéroscopie après des échecs ?
Alors, combien d’échecs de transfert faut-il compter avant d’envisager d’autres options ? Deux, trois, voire quatre ?
Eh bien, il n’y a pas de réponse facile.
Les recherches montrent que les examens ne permettent pas d’en apprendre beaucoup avant trois transferts d’embryons de bonne qualité. Mais après trois tentatives infructueuses, il est logique de commencer à rechercher des causes spécifiques.
En réalité, la décision dépend de plusieurs facteurs :
- Quelle était la qualité des embryons ?
- Quel est l’âge de la patiente ?
- Quels sont les antécédents utérins ?
- Que révèlent les échographies ?
En somme, il ne s’agit pas seulement du nombre de tentatives, mais de la situation dans son ensemble.
❓ Toutes les anomalies détectées méritent-elles d’être traitées ?
C’est probablement l’un des points les plus délicats.
Certaines lésions ont un impact clairement démontré :
- gros polypes
- fibromes sous-muqueux
- synéchies importantes
Leur traitement améliore objectivement l’environnement utérin.
En revanche, pour les anomalies mineures — petits polypes, muqueuse légèrement irrégulière, synéchies filiformes — la frontière est plus floue.
S’agit-il de véritables causes d’échec… ou simplement de variations anatomiques sans conséquence clinique ?
Il existe un risque de surinterprétation d’images subtiles et de traitement de « faux positifs » qui n’auraient probablement pas changé l’issue.
❓ Endométrite chronique : une cause réelle ou simplement un marqueur ?
Cette question fait encore débat.
Il est intéressant de noter qu’elle apparaît plus souvent chez les patientes ayant connu des échecs répétés. Cela laisse penser qu’il pourrait y avoir un lien. Mais ce n’est pas parce que deux choses sont liées que l’une est la cause de l’autre.
Trois hypothèses coexistent :
- L’endométrite chronique est une cause directe de l’altération de la réceptivité.
- C’est un facteur contributif, parmi d’autres.
- Elle constitue un épiphénomène, reflétant un état inflammatoire ou un contexte reproductif défavorable.
Les premières données sur l’antibiothérapie sont encourageantes, mais elles ne permettent pas encore d’affirmer un bénéfice universel.
🎯 En réalité…
Ces trois questions montrent que la décision de pratiquer une hystéroscopie ne doit pas être automatique.
Il doit s’agir d’une décision personnelle qui tienne compte :
- De la probabilité de découvrir quelque chose d’important
- Dans quelle mesure le traitement pourrait vous aider
- À quel point cela peut être difficile, tant mentalement que physiquement, si cela ne fonctionne pas du premier coup
En médecine reproductive, la nuance est souvent plus importante qu’une réponse définitive.
✍️ Message aux patientes
Si vous suivez un traitement de FIV ou si vous êtes confrontée à des échecs d’implantation, voici ce que je voudrais que vous gardiez à l’esprit.
1️⃣ Ne vous sentez pas obligée
Si votre échographie est normale, il n’y a aucune urgence ni obligation de subir une hystéroscopie avant une première FIV. Les données scientifiques sont rassurantes : cela n’améliore pas les taux de natalité dans ce contexte.
2️⃣ Faites confiance au processus progressif
La médecine reproductive fonctionne par étapes. Commencer la FIV, analyser les résultats, puis ajuster la stratégie si nécessaire est souvent l’approche la plus raisonnable.
Tout ne doit pas nécessairement être examiné dès le départ.
3️⃣ Après 2 à 3 échecs, la réflexion change
Cependant, après deux ou trois transferts infructueux, l’hystéroscopie devient un élément pertinent du bilan en cas d’échec d’implantation.
À ce stade, il est logique de vérifier qu’aucune anomalie subtile n’a été négligée.
4️⃣ En cas d’anomalie à l’échographie
Si une anomalie est suspectée dès le départ — polype, endomètre atypique, image douteuse —, l’hystéroscopie est alors recommandée, y compris avant une première FIV.
Dans ce cas, elle n’est plus exploratoire, mais ciblée.
5️⃣ La décision doit être partagée
Chaque parcours est unique. Votre âge, vos antécédents, votre tolérance à l’incertitude, votre besoin d’explorer « tout tout de suite » ou, au contraire, d’avancer pas à pas… tout cela compte.
La meilleure décision est celle qui est discutée et comprise, et non imposée.
🌿 En résumé
Comme je le dis souvent à mes patientes :
> « L’hystéroscopie n’est ni un miracle ni une étape obligatoire. > C’est un outil précieux, à utiliser au bon moment, pour les bonnes raisons. »
Mentions légales
Date de publication : 8 février 2026
Cet article a été rédigé par le Dr Senai Aksoy à titre informatif. Chaque patiente est unique. Les résultats de la FIV varient en fonction de nombreux facteurs. Consultez toujours un spécialiste concernant votre situation personnelle.
© Prof. assoc. Dr Senai Aksoy - Tous droits réservés.
Le contenu a été créé par Dr. Senai Aksoy et approuvé médicalement.

