Hystéroscopie de Dépistage Avant FIV. Quand Est-elle Vraiment Nécessaire ?

Les données les plus récentes et les plus robustes, notamment celles présentées lors du congrès ESHRE 2023, montrent que la réalisation systématique d’une hystéroscopie avant une première tentative de FIV n’apporte pas de bénéfice en termes de taux de naissance vivante. Autrement dit, chez les patientes sans facteur de risque particulier, cet examen ne semble pas améliorer les chances de succès.
En revanche, la situation est différente chez les femmes confrontées à des échecs répétés d’implantation. Après deux à quatre transferts embryonnaires infructueux, l’hystéroscopie peut devenir pertinente. Elle permet alors de mettre en évidence — et parfois de corriger — des anomalies de la cavité utérine passées inaperçues à l’échographie. Ces anomalies sont retrouvées dans près d’un quart des cas, ce qui peut expliquer certains échecs jusque-là inexpliqués.
Cliquez sur l’image pour visionner la vidéo sur YouTube.
📌 Que Découvrirez-vous dans Cet Article ?
- Qu’est-ce que l’hystéroscopie de dépistage ?
- L’hystéroscopie avant la première FIV : que disent les études récentes ?
- Hystéroscopie et échecs répétés d’implantation : un bénéfice prouvé ?
- Quelles anomalies l’hystéroscopie peut-elle révéler ?
- Hystéroscopie vs Échographie : quelle est la différence ?
- Comment se déroule une hystéroscopie diagnostique ?
- Quand recommander une hystéroscopie avant FIV ?
- FAQ : Vos questions les plus fréquentes
Qu’est-ce que l’Hystéroscopie de Dépistage ?
L’hystéroscopie de dépistage, aussi appelée hystéroscopie diagnostique, est un examen qui permet d’explorer directement l’intérieur de l’utérus et du canal cervical grâce à un instrument très fin, l’hystéroscope. Contrairement à l’échographie transvaginale ou à l’hystérosalpingographie, qui donnent une image indirecte, cette technique offre une visualisation directe et en temps réel de l’endomètre.
Dans ma pratique, et fort de plus de trente ans d’expérience, j’ai pu constater à quel point l’hystéroscopie est précieuse pour repérer des anomalies discrètes, parfois invisibles aux examens d’imagerie classiques. On peut la comparer à une caméra miniature introduite dans l’utérus : là où l’échographie revient à observer une maison depuis l’extérieur, l’hystéroscopie permet d’en explorer chaque pièce de l’intérieur. C’est souvent dans ces détails que se cachent des éléments clés pour comprendre certaines situations cliniques.
Les Objectifs de l’Hystéroscopie Avant FIV
L’hystéroscopie avant FIV permet notamment de :
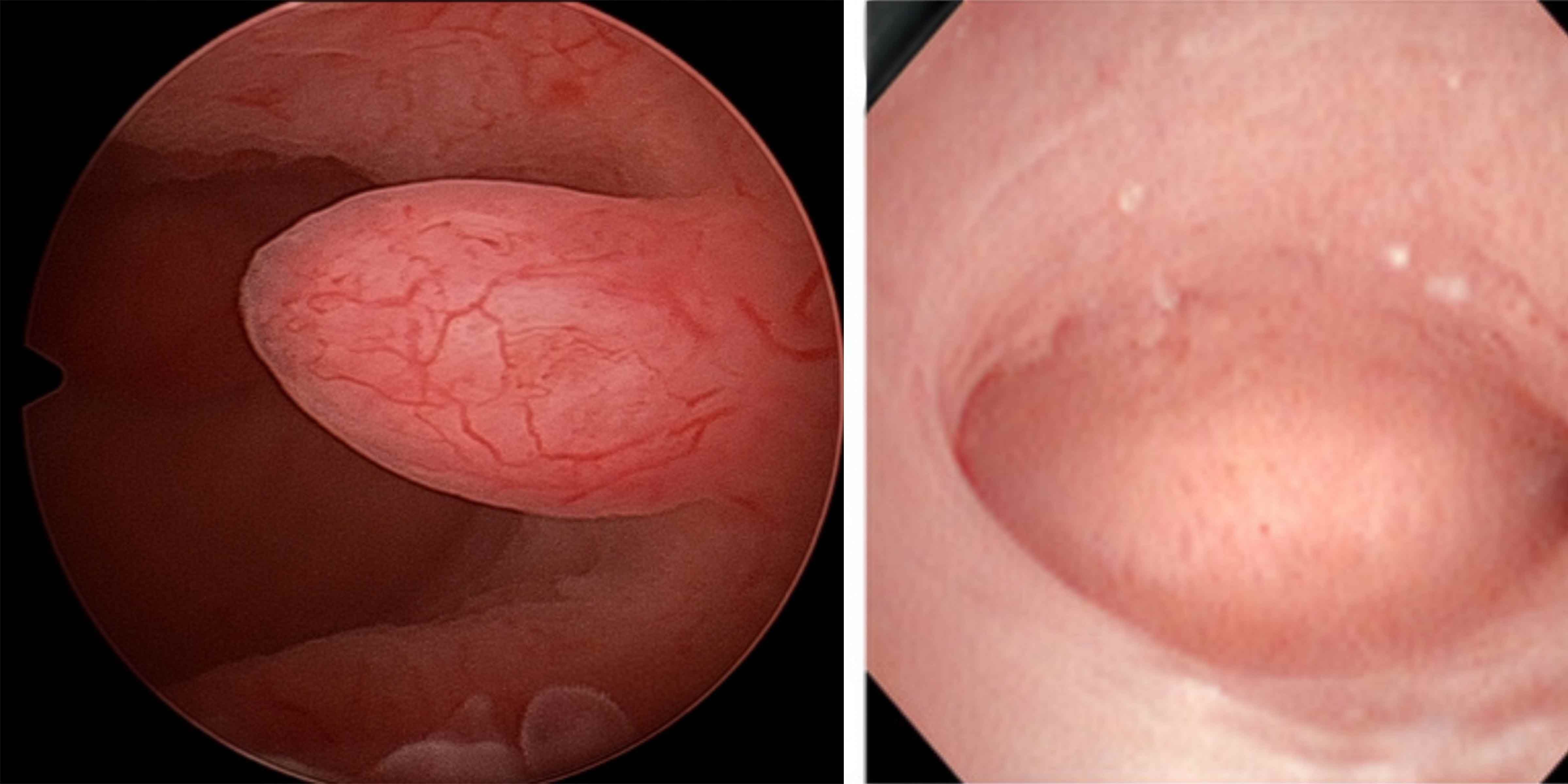
- Mettre en évidence des polypes endométriaux, susceptibles de perturber l’implantation embryonnaire
- Repérer des fibromes sous-muqueux qui déforment la cavité utérine et peuvent nuire à la nidation
- Détecter des synéchies utérines (adhérences), souvent invisibles à l’échographie classique
- Évoquer le diagnostic d’endométrite chronique, une inflammation discrète mais parfois délétère de l’endomètre
- Apprécier avec précision la morphologie de la cavité utérine, notamment en cas de suspicion d’anomalies congénitales
💡 Point clé : La question n’est pas de savoir si l’hystéroscopie peut détecter des anomalies — elle le peut certainement — mais plutôt de déterminer quand elle apporte un bénéfice réel pour vos chances de grossesse.
L’Hystéroscopie Avant la Première FIV : Que Disent les Études Récentes ?
La Revue Cochrane et les Études Multicentr iques
Une revue Cochrane de 2019 a initialement suggéré un bénéfice possible de l’hystéroscopie avant FIV, avec un risque relatif de 1.26 pour les naissances vivantes. Cependant, cette analyse présentait d’importantes limitations :
Plusieurs limites méthodologiques permettent de comprendre ces résultats parfois contradictoires.
Tout d’abord, les méta-analyses montrent une forte hétérogénéité statistique entre les études. Concrètement, cela signifie que les résultats varient beaucoup d’un travail à l’autre, ce qui fragilise la solidité des conclusions globales.
Ensuite, les populations étudiées sont loin d’être homogènes. Certaines recherches incluent des patientes en première tentative de FIV, tandis que d’autres concernent exclusivement des femmes présentant des échecs répétés d’implantation. Mélanger ces profils très différents peut mécaniquement diluer — ou au contraire amplifier — un effet potentiel.
Enfin, la qualité méthodologique des études analysées est variable : critères d’inclusion hétérogènes, protocoles différents, biais possibles… Autant d’éléments qui compliquent l’interprétation.
Le point décisif
Fait particulièrement intéressant : lorsque les chercheurs ont restreint leur analyse aux études respectant des critères méthodologiques stricts, tout bénéfice apparent de l’hystéroscopie a disparu.
Le risque relatif devenait alors neutre : Autrement dit, dans les travaux les plus robustes, l’hystéroscopie n’a montré aucun impact significatif sur les résultats cliniques, notamment sur les taux de grossesse ou de naissance vivante.
Les Études inSIGHT et TROPHY : La Réponse Définitive
Deux grandes études multicentriques randomisées ont tranché la question :
Étude inSIGHT (Pays-Bas, 2016)
Cette étude a inclus 750 femmes avant leur toute première tentative de FIV. Un point important : toutes avaient bénéficié d’une échographie utérine normale en amont, ne laissant présager aucune anomalie intracavitaire évidente.
Les participantes ont été réparties en deux groupes :
- 373 femmes ont réalisé une hystéroscopie avant la FIV
- 377 femmes n’ont pas eu d’exploration complémentaire
Les résultats sont clairs : aucune différence significative n’a été observée dans les taux de naissance vivante entre les deux groupes.
Sur le plan statistique, le risque relatif était de 1,06 avec un intervalle de confiance à 95 % compris entre 0,93 et 1,20. Autrement dit, l’hystéroscopie systématique avant une première FIV, chez des patientes présentant une échographie normale, n’apporte pas de bénéfice clinique démontré.
Ce résultat renforce une idée déjà suggérée par d’autres travaux : en l’absence d’anomalie suspectée, l’exploration systématique de la cavité utérine ne semble pas améliorer les chances de naissance vivante.
Étude TROPHY (Multicentrique européenne, 2016)
Une étude menée auprès de 702 femmes ayant déjà connu entre deux et quatre échecs de transfert embryonnaire s’est intéressée à l’intérêt d’examens complémentaires.
Toutes les patientes présentaient au départ une échographie considérée comme normale, ce qui laissait supposer l’absence d’anomalies visibles.
Pourtant, des investigations plus poussées ont permis de détecter des anomalies chez 24 % des femmes. Cela peut sembler significatif à première vue. Mais en réalité, seules 4 % de ces anomalies étaient réellement traitables.
Et surtout, c’est là que le point clé apparaît : malgré la détection et la prise en charge de ces anomalies, aucune amélioration significative du taux de naissance vivante n’a été observée.
En d’autres termes, même si certaines irrégularités peuvent être identifiées après plusieurs échecs de transfert, leur traitement ne semble pas, dans cette étude, augmenter les chances d’obtenir une naissance.
Nitelik, l’étude de Ben Abid et collaborateurs (2021) a confirmé ces résultats : 23.9% de grossesses avec hystéroscopie vs 19.3% sans hystéroscopie (p = 0.607).
Recommandation Actuelle de l’ESHRE (2023)
Selon les recommandations de l’ESHRE sur l’échec d’implantation répété, l’hystéroscopie de dépistage n’est actuellement pas recommandée pour un usage clinique de routine avant la première FIV.
| Situation | Recommandation | Niveau de Preuve |
|---|---|---|
| Avant 1ère FIV avec échographie normale | Non recommandée | Grade A (forte) |
| Avant 1ère FIV avec anomalie échographique | Recommandée | Grade B |
| Après 2-4 échecs de FIV | Peut être considérée | Grade C |
Hystéroscopie et Échecs Répétés d’Implantation : Un Bénéfice Prouvé ?
La situation change toutefois lorsque l’on évoque les échecs répétés d’implantation (RIF).
On parle généralement de RIF lorsqu’aucune grossesse n’est obtenue après trois transferts d’embryons de bonne qualité, ou après le transfert d’au moins huit embryons au total.
Autrement dit, il ne s’agit plus d’échecs isolés, mais d’un schéma répétitif malgré des conditions a priori favorables. Dans ce contexte particulier, l’approche diagnostique et la prise en charge peuvent différer, car les causes potentielles deviennent plus spécifiques et méritent une exploration plus approfondie.
Les Données Contradictoires
Une méta-analyse de Cao et collaborateurs (2018) a rapporté un risque relatif de 1.29 (IC 95% : 1.03-1.62) en faveur de l’hystéroscopie chez les patientes avec échecs répétés. Cependant, cette analyse incluait des études observationnelles et non uniquement des essais randomisés.
Paradoxalement, la plus grande étude randomisée incluse (étude TROPHY avec 702 patientes) n’a pas trouvé de différence significative.
Mon Expérience Clinique de 30 Ans
Dans ma pratique quotidienne, je constate que l’hystéroscopie réalisée après des échecs répétés d’implantation met effectivement en évidence des anomalies chez environ une patiente sur quatre.
Cela peut sembler élevé. Pourtant, dans la majorité des cas, ces anomalies restent mineures, et leur traitement ne se traduit pas systématiquement par une amélioration des résultats reproductifs.
Les anomalies les plus fréquemment observées
Au fil des années, certains constats reviennent régulièrement :
- Endométrite chronique : retrouvée dans environ 15 à 25 % des cas
- Polypes endométriaux : 10 à 15 %
- Synéchies minimes : 5 à 10 %
- Aspect muqueux jugé anormal : 8 à 12 %
Toutes ces anomalies n’ont toutefois pas le même poids pronostique.
Quel est le réel bénéfice du traitement ?
L’impact dépend largement du type de lésion identifiée :
- Bénéfice élevé : lorsqu’il s’agit de polypes de plus de 10 mm ou de fibromes sous-muqueux. Leur traitement peut clairement améliorer l’environnement utérin.
- Bénéfice modéré : dans le cas de l’endométrite chronique, où une antibiothérapie adaptée peut optimiser les conditions d’implantation, sans garantie absolue.
- Bénéfice incertain : pour les anomalies muqueuses mineures, dont la correction ne modifie pas toujours le pronostic.
🔬 Mon regard clinique
En réalité, l’hystéroscopie après échecs répétés est souvent davantage un outil de bilan approfondi et de sécurisation du parcours qu’une intervention susceptible de transformer radicalement les chances de naissance.
Son intérêt principal réside surtout dans sa capacité à éliminer des causes rares mais potentiellement traitables. Et parfois, cela a aussi une valeur non négligeable : offrir aux patientes la certitude que rien d’évident n’a été laissé de côté.
Quelles Anomalies l’Hystéroscopie Peut-elle Révéler ?
Classification des Anomalies Utérines
| Type d’Anomalie | Fréquence dans les RIF | Impact sur FIV | Traitement |
|---|---|---|---|
| Polypes endométriaux | 10-15% | ⚠️ Modéré à élevé (surtout si > 10 mm) | Polypectomie hystéroscopique |
| Fibromes sous-muqueux | 3-5% | ⚠️⚠️ Élevé (déformation cavité) | Myomectomie hystéroscopique |
| Synéchies utérines | 5-10% | ⚠️⚠️ Élevé (surface d’implantation réduite) | Adhésiolyse hystéroscopique |
| Endométrite chronique | 15-25% | ⚠️ Modéré | Antibiotiques (doxycycline) |
| Septum utérin partiel | 1-3% | ⚠️⚠️ Élevé | Septoplastie hystéroscopique |
| Aspect muqueux anormal | 8-12% | ? Incertain | Aucun traitement spécifique |
Focus : L’Endométrite Chronique
L’endométrite chronique : une cause souvent silencieuse
L’endométrite chronique est une inflammation discrète et souvent pauci-symptomatique de l’endomètre. En pratique, elle passe facilement inaperçue, car elle ne provoque que peu, voire aucun symptôme évident.
Sur le plan histologique, elle se caractérise par la présence anormale de plasmocytes dans la muqueuse utérine, signe d’une inflammation persistante.
Quelle est sa fréquence ?
Sa prévalence varie considérablement selon la population étudiée :
- Dans la population générale infertile : 10 à 15 %
- Chez les patientes présentant des échecs répétés de FIV : 42 à 44 %
Cette différence notable suggère un rôle potentiel dans les difficultés d’implantation, même si le lien de causalité reste encore débattu.
Comment pose-t-on le diagnostic ?
Le diagnostic repose sur des examens ciblés :
- Biopsie endométriale avec analyse histologique, indispensable pour confirmer la présence de plasmocytes
- Immunomarquage CD138, qui permet de détecter spécifiquement ces cellules inflammatoires
- À l’hystéroscopie, certains signes peuvent orienter : muqueuse congestive, pétéchies ou aspect légèrement hémorragique
Cependant, l’aspect visuel seul ne suffit pas. La confirmation histologique reste la référence.
Quelle prise en charge ?
Le traitement repose principalement sur une antibiothérapie, le plus souvent :
- Doxycycline 100 mg, deux fois par jour, pendant 14 jours
Un contrôle (hystéroscopique ou histologique selon les cas) peut être réalisé après le traitement afin de vérifier la résolution de l’inflammation.
Les données disponibles sont encore en cours de consolidation, mais les premières études rapportent une amélioration encourageante des taux de grossesse après traitement chez certaines patientes.
Hystéroscopie vs Échographie : Quelle est la Différence ?
Tableau Comparatif des Examens
| Critère | Échographie Transvaginale | Hystérosalpingographie (HSG) | Hystéroscopie Diagnostique |
|---|---|---|---|
| Principe | Ultrasons à travers la paroi | Radiographie avec produit de contraste | Visualisation directe par caméra |
| Sensibilité pour anomalies | 35% | 40% | 100% (par définition) |
| Spécificité | 82% | 86% | 100% (examen de référence) |
| Perméabilité tubaire | ❌ Non | ✅ Oui | ❌ Non (sauf hydrosalpinx visible) |
| Douleur | Aucune | Modérée (crampes) | Faible à modérée |
| Anesthésie | Non | Non | Non (hystéroscopie externe) |
| Durée | 5-10 min | 15-20 min | 5-10 min |
| Coût approximatif | 50-100 € | 150-250 € | 200-400 € |
La Complémentarité des Examens
Dans ma pratique, je privilégie une approche progressive et raisonnée. L’objectif n’est pas de multiplier les examens, mais de les utiliser au bon moment.
1️⃣ L’échographie transvaginale : la base
L’échographie transvaginale reste l’examen de première intention. Elle est systématique, non invasive et fournit déjà une grande quantité d’informations sur l’utérus et l’endomètre.
Dans la majorité des situations, elle permet d’identifier les anomalies évidentes et d’orienter la suite du bilan.
2️⃣ L’hystéroscopie : ciblée, pas automatique
Je propose une hystéroscopie dans deux cas précis :
- lorsqu’une anomalie est suspectée à l’échographie
- ou après des échecs répétés d’implantation
Il ne s’agit pas d’un examen à pratiquer de manière systématique, mais d’un outil d’exploration fine lorsque le contexte le justifie.
3️⃣ L’hystérosalpingographie : un autre objectif
L’hystérosalpingographie a, quant à elle, un rôle différent. Elle permet avant tout d’évaluer la perméabilité tubaire. Ce n’est pas un examen destiné à analyser en détail la cavité utérine, même si elle en donne un aperçu.
💭 Une métaphore pour mieux comprendre
J’explique souvent les choses ainsi :
Si l’échographie revient à observer votre maison depuis la rue, l’hystéroscopie consiste à entrer à l’intérieur, pièce par pièce, avec une lampe torche.
Vous verrez forcément davantage de détails — parfois des imperfections invisibles de l’extérieur.
Mais la vraie question est celle-ci : faut-il systématiquement entrer dans la maison pour savoir qu’elle est habitable ?
En médecine de la reproduction, tout l’enjeu est là : trouver le juste équilibre entre exploration approfondie et pertinence clinique.
Sensibilité Combinée
Une étude tunisienne publiée en 2012 a évalué la performance de la combinaison échographie + hystérosalpingographie (HSG) en prenant l’hystéroscopie comme examen de référence.
Lorsque l’on considère qu’au moins un des deux examens est anormal, la sensibilité globale atteint 72,97 %.
Autrement dit, cette stratégie permet d’identifier près des trois quarts des anomalies visibles en hystéroscopie.
Que signifie concrètement ce chiffre ?
Cela implique qu’environ 27 % des anomalies détectables par hystéroscopie ne sont pas repérées par l’association échographie + HSG.
Ces anomalies « invisibles » sont le plus souvent :
- des endométrites chroniques
- des synéchies minimes
- des polypes de petite taille
Il ne s’agit donc généralement pas de lésions majeures, mais plutôt d’anomalies fines, parfois subtiles, que seule une exploration directe de la cavité utérine permet de mettre en évidence.
La question clinique reste alors la suivante : ces anomalies manquées modifient-elles réellement le pronostic reproductif ?
Et c’est précisément là que le débat scientifique demeure ouvert.
Comment se Déroule une Hystéroscopie Diagnostique ?
Avant l’Examen
Quand réaliser une hystéroscopie ?
Le moment idéal se situe entre le 5ᵉ et le 14ᵉ jour du cycle, c’est-à-dire en phase folliculaire précoce.
Pourquoi cette période ?
- Les règles viennent de se terminer, ce qui améliore nettement la visibilité à l’intérieur de l’utérus.
- L’endomètre est encore fin, facilitant l’exploration.
- L’ovulation n’a pas encore eu lieu, ce qui permet d’écarter tout risque de grossesse débutante.
Ce créneau offre donc les meilleures conditions techniques et diagnostiques.
Faut-il une préparation particulière ?
Dans la grande majorité des cas, aucune préparation spécifique n’est nécessaire.
Pour une hystéroscopie diagnostique réalisée en vaginoscopie :
- Pas d’anesthésie générale
- Pas d’antibioprophylaxie systématique, conformément aux recommandations du Collège National des Gynécologues et Obstétriciens Français (CNGOF, grade B)
- Il est simplement possible de prendre un antalgique simple, comme du paracétamol, environ une heure avant l’examen, si besoin
En pratique, l’examen est court, généralement bien toléré, et peut être réalisé en consultation.
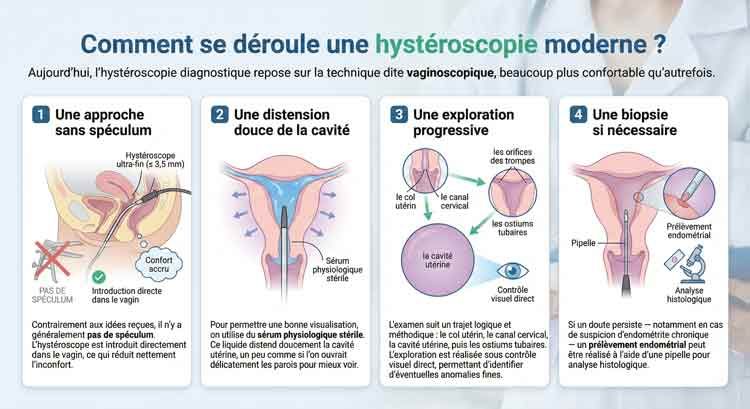
Pendant l’Examen (Technique Vaginoscopique)
Comment se déroule une hystéroscopie moderne ?
Aujourd’hui, l’hystéroscopie diagnostique repose sur la technique dite vaginoscopique, beaucoup plus confortable qu’autrefois.
1️⃣ Une approche sans spéculum
Contrairement aux idées reçues, il n’y a généralement pas de spéculum. L’hystéroscope — un instrument très fin (≤ 3,5 mm de diamètre) — est introduit directement dans le vagin, ce qui réduit nettement l’inconfort.
2️⃣ Une distension douce de la cavité
Pour permettre une bonne visualisation, on utilise du sérum physiologique stérile. Ce liquide distend doucement la cavité utérine, un peu comme si l’on ouvrait délicatement les parois pour mieux voir.
3️⃣ Une exploration progressive
L’examen suit un trajet logique et méthodique :
- le col utérin
- le canal cervical
- la cavité utérine
- puis les ostiums tubaires (les orifices des trompes)
L’exploration est réalisée sous contrôle visuel direct, ce qui permet d’identifier d’éventuelles anomalies fines.
4️⃣ Une biopsie si nécessaire
Si un doute persiste — notamment en cas de suspicion d’endométrite chronique — un prélèvement endométrial peut être réalisé à l’aide d’une pipelle pour analyse histologique.
⏱️ Combien de temps dure l’examen ?
La procédure complète dure en moyenne 5 à 15 minutes.
Dans la majorité des cas, elle est réalisée en consultation et ne nécessite ni hospitalisation ni anesthésie générale.
Sensations et Douleur
Une étude britannique publiée en 2021 par Mahmud et ses collaborateurs apporte un éclairage intéressant sur la question de la douleur pendant l’hystéroscopie.
Selon leurs résultats, 87 % des femmes rapportent une sensation douloureuse au cours de l’examen. Parmi elles :
- 41 % décrivent une douleur supérieure à « légèrement douloureuse »
- Le score moyen sur l’échelle visuelle analogique est de 4,69 sur 10
Ces chiffres rappellent une réalité importante : l’hystéroscopie diagnostique n’est pas toujours indolore.
Une douleur très variable d’une patiente à l’autre
Dans ma pratique, je constate cependant que l’expérience est extrêmement hétérogène. Certaines patientes ressentent une gêne modérée et brève, tandis que d’autres décrivent un inconfort plus marqué.
Plusieurs facteurs peuvent influencer cette perception :
Facteurs aggravants :
- Nulliparité
- Sténose cervicale
- Anxiété importante avant l’examen
Facteurs qui réduisent l’inconfort :
- Utilisation d’un hystéroscope de petit diamètre
- Expérience de l’opérateur
- Distension douce et progressive de la cavité
Autrement dit, la technique et l’environnement jouent un rôle majeur.
💡 Astuce pratique
Un conseil simple mais souvent efficace : adopter une respiration lente et profonde pendant l’examen.
Cette respiration contrôlée aide à relâcher le plancher pelvien et diminue significativement la perception douloureuse. Ce petit ajustement peut faire une vraie différence.
Après l’Examen
Quelles sont les suites habituelles après une hystéroscopie ?
Dans la grande majorité des cas, les suites sont simples et transitoires.
Il est fréquent d’observer :
- De petits saignements pendant 24 à 48 heures — c’est très courant et généralement minime
- Des crampes légères, comparables à des douleurs de règles, durant quelques heures
- Une reprise immédiate des activités normales, y compris professionnelles
Ces manifestations sont considérées comme normales et disparaissent spontanément.
Et les complications ?
Elles restent exceptionnelles, avec une fréquence inférieure à 0,5 %.
Les principales complications décrites sont :
- Perforation utérine
- Infection (endométrite)
- Réaction vagale, pouvant provoquer un malaise transitoire
Il est important de souligner que ces situations sont rares, en particulier lorsque l’examen est réalisé dans de bonnes conditions techniques.
Quand Recommander une Hystéroscopie Avant FIV ?
Arbre Décisionnel Clinique
Voici mon approche personnalisée basée sur 30 ans d’expérience et les recommandations ESHRE 2023 :
✅ Hystéroscopie RECOMMANDÉE
| Situation Clinique | Indication | Bénéfice Attendu |
|---|---|---|
| Anomalie échographique suspecte | Polype, fibrome, épaisseur endométriale anormale | Élevé : diagnostic et traitement |
| Échographie ou HSG anormale | Déformation cavitaire, image suspecte | Élevé : confirmation et traitement |
| ≥ 3 échecs de transfert embryonnaire de bonne qualité | Recherche d’anomalie subtile | Modéré : 24% d’anomalies détectées |
| Antécédent de chirurgie utérine | Césarienne, myomectomie, curetage | Modéré : risque de synéchies |
| Saignements inter-menstruels | Spotting, métrorragies | Élevé : polypes fréquents |
⚠️ Hystéroscopie À DISCUTER
| Situation Clinique | Indication | Bénéfice Attendu |
|---|---|---|
| 1-2 échecs de FIV avec embryons de bonne qualité | Bilan exhaustif | Faible : peu d’impact sur pronostic |
| Âge > 38 ans avant première FIV | Bilan cavitaire | Faible : l’âge n’augmente pas les anomalies cavitaires |
| Demande patiente après bilan normal | Réassurance | Psychologique : soulagement d’avoir tout vérifié |
❌ Hystéroscopie NON RECOMMANDÉE
| Situation Clinique | Raison |
|---|---|
| Avant 1ère FIV avec échographie normale | Pas de bénéfice démontré (études inSIGHT, TROPHY) |
| Systématiquement dans le bilan d’infertilité | Pas rentable (coût-efficacité) |
| Après 1 seul échec de FIV | Trop précoce, autres causes à explorer d’abord |
Mon Approche Personnalisée
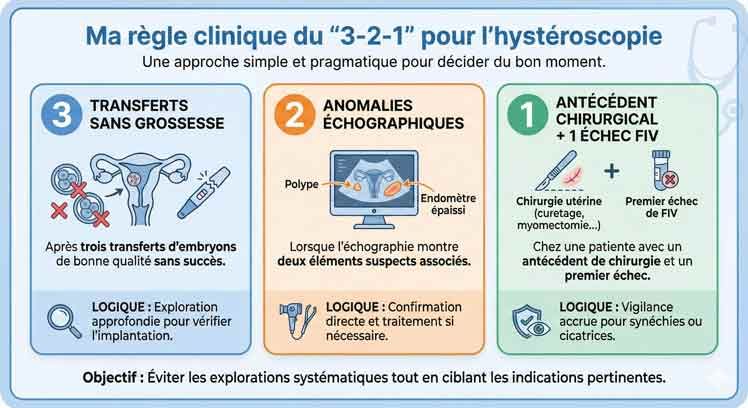
Ma règle clinique du “3-2-1”
Pour décider du bon moment pour proposer une hystéroscopie, j’applique dans ma pratique une règle simple et pragmatique : la règle du “3-2-1”.
Elle permet d’éviter les explorations systématiques, tout en ne passant pas à côté d’indications pertinentes.
🔹 3 transferts sans grossesse
Après trois transferts d’embryons de bonne qualité sans obtention de grossesse, je propose une hystéroscopie.
À ce stade, on entre dans une logique d’exploration approfondie : il devient raisonnable de vérifier qu’aucune anomalie intracavitaire subtile ne perturbe l’implantation.
🔹 2 anomalies échographiques associées
Lorsque l’échographie montre deux éléments suspects — par exemple un polype associé à un endomètre épaissi — l’hystéroscopie est alors recommandée.
Dans ce cas, l’objectif n’est plus exploratoire mais confirmatoire : visualiser directement et, si nécessaire, traiter.
🔹 1 antécédent chirurgical + 1 échec de FIV
Enfin, chez une patiente présentant un antécédent de chirurgie utérine (curetage, myomectomie, césarienne compliquée…) associé à un premier échec de FIV, j’envisage également l’hystéroscopie.
Le risque de synéchies ou d’anomalies cicatricielles justifie une vigilance accrue.
Une approche personnalisée plutôt que systématique
Cette stratégie me permet de cibler les patientes susceptibles d’en tirer un bénéfice réel, tout en évitant les examens inutiles chez celles dont l’échographie est rassurante et le contexte peu évocateur.
En médecine de la reproduction, l’équilibre est toujours délicat : explorer suffisamment… sans surmédicaliser.
L’Hystéroscopie Peut-elle Améliorer l’Implantation ? Le Débat de l’ “Injury” Endométrial
La Théorie de l’Altération Mécanique
Certaines études plus anciennes ont avancé une idée intrigante : l’hystéroscopie, même lorsqu’elle ne révèle aucune anomalie, pourrait à elle seule améliorer les chances d’implantation.
Le mécanisme proposé repose sur le concept d’“endometrial injury”, ou traumatisme contrôlé de l’endomètre.
Quelle est l’hypothèse biologique ?
L’idée est la suivante : une légère altération mécanique de la muqueuse utérine provoquerait une réaction inflammatoire locale transitoire.
Cette réponse inflammatoire déclencherait ensuite :
- La sécrétion de cytokines, d’interleukines et de facteurs de croissance
- La libération de protéines dites “pro-implantation”, telles que MUC1, APOD ou PLA2
- Une modulation de l’environnement endométrial, favorisant une meilleure réceptivité au moment du transfert embryonnaire
En d’autres termes, la petite “agression” mécanique agirait comme un signal biologique, préparant l’endomètre à accueillir l’embryon.
Il est toutefois important de souligner que cette théorie, séduisante sur le plan physiologique, a été largement réévaluée ces dernières années, avec des résultats plus nuancés dans les études récentes.
Que Disent les Données Récentes ?
Les grandes études randomisées de haute qualité ont finalement apporté une réponse claire.
Les essais inSIGHT, TROPHY et l’étude de Ben Abid (2021) ont tous infirmé l’hypothèse d’un bénéfice propre de l’hystéroscopie “normale”.
Autrement dit, même lorsque l’examen ne révélait aucune anomalie et qu’un “traumatisme mécanique” avait eu lieu, aucune amélioration significative des taux de grossesse n’a été observée.
Une théorie séduisante… mais fragile
Avec le recul, cette hypothèse du “traumatisme contrôlé” reposait principalement sur :
- des études de petite taille
- des travaux non randomisés
- des effectifs insuffisants pour conclure avec certitude
Les grands essais multicentriques, mieux conçus sur le plan méthodologique, ont montré de manière cohérente que l’hystéroscopie diagnostique normale n’améliore pas, à elle seule, les chances d’implantation.
Et le concept d’“endometrial injury” ?
Le débat n’est pas totalement clos, mais il concerne surtout d’autres gestes, comme :
- la biopsie endométriale à la pipelle
- le scratching endométrial
Ces interventions sont techniquement différentes d’une hystéroscopie diagnostique simple. Les mécanismes biologiques et les données cliniques ne peuvent donc pas être extrapolés directement.
En synthèse
L’idée qu’une hystéroscopie “normale” puisse améliorer l’implantation par elle-même apparaît aujourd’hui non confirmée par les données robustes.
Ce constat renforce une approche mesurée : l’hystéroscopie a une valeur diagnostique ciblée, mais elle ne doit pas être considérée comme un geste thérapeutique indirect.
FAQ : Vos Questions les Plus Fréquentes
1. L’hystéroscopie avant FIV est-elle obligatoire ?
Non, l’hystéroscopie n’est pas obligatoire avant FIV. Selon les recommandations ESHRE 2023, elle n’est pas indiquée en routine avant la première tentative si votre échographie est normale. Elle devient pertinente après plusieurs échecs de transfert embryonnaire ou en présence d’anomalies échographiques.
2. L’hystéroscopie augmente-t-elle mes chances de réussite de la FIV ?
Pas avant la première FIV avec échographie normale. Les études multicentriques de haute qualité (inSIGHT avec 750 patientes, TROPHY avec 702 patientes) ont démontré qu’il n’y a aucune différence dans les taux de naissance vivante entre les femmes ayant eu ou non une hystéroscopie de dépistage.
En revanche, si l’hystéroscopie détecte et traite une anomalie réelle (polype, fibrome, synéchie), alors oui, le traitement de cette anomalie peut améliorer vos chances.
3. Après combien d’échecs de FIV faut-il faire une hystéroscopie ?
La recommandation est d’envisager l’hystéroscopie après 2 à 4 échecs de transfert embryonnaire de bonne qualité, surtout si votre échographie initiale était normale. À ce stade, l’hystéroscopie révèle des anomalies dans environ 24% des cas (étude TROPHY), dont 4% sont directement traitables.
Dans ma clinique, j’applique généralement la règle des 3 transferts sans grossesse avec embryons de bonne morphologie comme seuil pour proposer cet examen.
4. L’hystéroscopie est-elle douloureuse ?
La douleur est variable selon les femmes. Environ 87% des patientes ressentent une gêne pendant l’examen, avec un score moyen de 4.7/10 sur l’échelle de douleur. Certaines ne ressentent qu’une légère pression, d’autres des crampes plus marquées type “règles douloureuses”.
Facteurs qui influencent la douleur :
- Finesse de l’hystéroscope (< 3.5 mm recommandé)
- Expérience de l’opérateur
- Votre niveau d’anxiété
- Si vous avez déjà accouché (moins douloureux chez les mères)
Astuce : Un antalgique simple (paracétamol) pris 1h avant peut réduire l’inconfort.
5. Hystéroscopie ou échographie avant FIV : que choisir ?
L’échographie transvaginale est l’examen de première ligne, systématique dans tout bilan pré-FIV. Elle est :
- Non invasive
- Indolore
- Peu coûteuse
- Sensible pour les anomalies majeures
L’hystéroscopie est un examen de deuxième ligne, réservé aux situations où :
- L’échographie montre une anomalie
- Il y a eu plusieurs échecs de FIV
- Des symptômes (saignements) suggèrent une anomalie
Vous n’avez pas à “choisir” — votre médecin recommandera l’hystéroscopie si elle est pertinente après avoir analysé votre échographie.
6. Quelles anomalies l’hystéroscopie peut-elle détecter que l’échographie ne voit pas ?
L’hystéroscopie peut révéler :
- Endométrite chronique (inflammation) : invisible à l’échographie
- Polypes de petite taille (< 5 mm) : parfois manqués en écho
- Synéchies minimes (adhérences légères) : difficiles à voir sans vision directe
- Aspect anormal de la muqueuse : zones pâles, hémorragiques, hypervascularisées
- Orifices tubaires (perméabilité proximale)
Environ 27% des anomalies détectées par hystéroscopie ne sont pas vues par la combinaison échographie + hystérographie.
7. Faut-il faire une hystéroscopie avant la première FIV ?
Non, ce n’est pas nécessaire en routine. Les études scientifiques de haute qualité ont montré que l’hystéroscopie systématique avant la première FIV n’améliore pas le taux de réussite si votre échographie est normale.
Exceptions où je la recommande avant la 1ère FIV :
- Anomalie visible à l’échographie (polype, fibrome, cavité anormale)
- Saignements anormaux (spotting, métrorragies)
- Antécédent de chirurgie utérine (césarienne, curetage, myomectomie)
- Hystérosalpingographie montrant une déformation cavitaire
9. Quels sont les risques de l’hystéroscopie diagnostique ?
L’hystéroscopie diagnostique (vaginoscopie) est un examen très sûr. Les complications sont exceptionnelles (< 0.5%) :
Complications mineures :
- Saignements légers (normal, 24-48h)
- Crampes modérées (quelques heures)
- Malaise vagal (rare)
Complications majeures (très rares) :
- Perforation utérine : < 0.1%
- Infection (endométrite) : < 0.3%
- Hémorragie : < 0.1%
Dans la revue Cochrane incluant 1872 patientes, trois essais n’ont rapporté aucun événement indésirable, et le quatrième seulement 1 cas d’endométrite.
10. Peut-on éviter l’hystéroscopie et faire directement la FIV ?
Oui, absolument. Si votre échographie transvaginale est normale et que c’est votre première tentative de FIV, vous pouvez procéder directement au traitement. L’hystéroscopie de dépistage systématique n’est pas requise selon les recommandations actuelles.
Je recommande toutefois l’hystéroscopie si :
- Vous avez eu ≥ 2-3 échecs de FIV malgré des embryons de bonne qualité
- Votre échographie montre une anomalie
- Vous avez des symptômes (saignements anormaux)
L’important est une décision partagée entre vous et votre médecin, basée sur votre situation spécifique.
Les Alternatives à l’Hystéroscopie
Sonohystérographie (Échographie avec Contraste)
La sonohystérographie est une échographie transvaginale réalisée après injection de sérum physiologique dans la cavité utérine. Le liquide distend l’utérus et permet une meilleure visualisation des anomalies.
Avantages :
- Moins invasive que l’hystéroscopie
- Moins douloureuse
- Sensibilité élevée pour polypes et fibromes (> 90%)
Limites :
- Ne permet pas de biopsie
- Ne détecte pas l’endométrite chronique
- Moins précise pour les synéchies minimes
Mon avis : La sonohystérographie est une excellente option de “compromis” entre l’échographie simple et l’hystéroscopie, particulièrement si vous appréhendez l’hystéroscopie.
IRM Pelvienne
L’IRM offre une cartographie anatomique précise de l’utérus et des annexes.
Avantages :
- Non invasive
- Excellente pour les fibromes (localisation, taille, nombre)
- Détecte l’adénomyose
Limites :
- Coûteuse
- Ne détecte pas les petits polypes ni l’endométrite
- Pas de possibilité de traitement immédiat
Quand je la prescris : Suspicion de fibromes multiples ou d’adénomyose avant de planifier une chirurgie.
Mon Approche Holistique Après 30 Ans de Pratique
Au-delà de la simple question “hystéroscopie oui ou non”, je crois en une approche personnalisée et progressive :
Étape 1 : Le Bilan de Base (Toutes les Patientes)
- Échographie transvaginale de qualité
- Bilan hormonal complet (AMH, FSH, LH, TSH)
- Spermogramme du partenaire
- Hystérosalpingographie (perméabilité tubaire)
Étape 2 : La Première Tentative de FIV
Si le bilan est normal → Tentative de FIV sans hystéroscopie
Pourquoi ? Car les données scientifiques montrent que l’hystéroscopie systématique n’améliore pas vos chances. Commençons par la FIV elle-même.
Étape 3 : Après 1-2 Échecs
Analyse approfondie :
- Qualité embryonnaire ?
- Réponse ovarienne ?
- Transfert embryonnaire optimal ?
Hystéroscopie envisagée si :
- Embryons de très bonne qualité mais pas d’implantation
- Suspicion de problème utérin
Étape 4 : Après ≥ 3 Échecs
Hystéroscopie systématiquement proposée dans le bilan d’échec d’implantation répété, accompagnée de :
- Bilan immunologique : recherche d’auto-anticorps
- Bilan thrombophilie : risque de microthrombi placentaires
- Analyse génétique embryonnaire (PGT-A) : aneuploïdies
💡 Philosophie de soin : Chaque patiente est unique. Les statistiques guident, mais c’est votre histoire personnelle — vos symptômes, vos résultats, vos attentes — qui oriente mes recommandations.
Conclusion : Une Décision Éclairée et Personnalisée
L’hystéroscopie de dépistage avant FIV est un excellent examen diagnostique, mais les données scientifiques récentes nous enseignent l’importance de ne pas la réaliser systématiquement.
Ce Que Nous Savons avec Certitude
✍️ Conclusion synthétique
Au terme de l’analyse des données scientifiques et de l’expérience clinique, plusieurs points clés se dégagent.
🔎 Avant une première FIV
L’hystéroscopie systématique chez des patientes présentant une échographie normale n’améliore pas les taux de naissance vivante.
Le niveau de preuve est élevé (grade A). Dans ce contexte, elle ne doit pas être proposée de manière routinière.
🔁 Après des échecs répétés
Chez les patientes présentant des échecs répétés d’implantation, l’hystéroscopie met en évidence des anomalies dans environ 24 % des cas.
Cependant, l’impact réel du traitement de ces anomalies reste discuté dans la littérature actuelle. Le niveau de preuve est intermédiaire (grade B-C).
🎯 Lorsqu’une anomalie significative est identifiée
En revanche, lorsque l’examen révèle une anomalie clairement pertinente —
- polype > 10 mm
- fibrome sous-muqueux
- synéchies intra-utérines
— et que celle-ci est traitée, le bénéfice clinique est réel et documenté.
Dans ces situations ciblées, l’hystéroscopie joue pleinement son rôle diagnostique et thérapeutique.
🛡️ Un examen globalement sûr
Enfin, il est important de rappeler que l’hystéroscopie diagnostique est un examen sûr, avec un taux de complications très faible (inférieur à 0,5 %).
🎯 Message clé
L’hystéroscopie n’est ni un examen miracle ni un geste inutile.
Sa valeur réside dans une indication bien posée, intégrée dans une stratégie personnalisée. Ni systématique. Ni négligée. Mais ciblée.
✍️ Les vraies questions qui restent ouvertes
❓ Quel est le moment optimal pour proposer une hystéroscopie après échecs ?
Faut-il intervenir après deux, trois, voire quatre transferts infructueux ?
Il n’existe pas de consensus universel. Les données suggèrent qu’avant trois transferts d’embryons de bonne qualité, le rendement diagnostique reste limité. En revanche, après trois échecs documentés, on entre davantage dans une logique d’exploration ciblée.
En pratique, la décision dépend surtout :
- de la qualité embryonnaire
- de l’âge de la patiente
- des antécédents utérins
- des résultats échographiques
Autrement dit, ce n’est pas seulement une question de nombre… mais de contexte global.
❓ Toutes les anomalies détectées méritent-elles un traitement ?
C’est probablement l’un des points les plus délicats.
Certaines lésions ont un impact clairement démontré :
- polypes volumineux
- fibromes sous-muqueux
- synéchies significatives
Leur traitement améliore objectivement l’environnement utérin.
En revanche, pour les anomalies mineures — petits polypes, muqueuse discrètement irrégulière, synéchies filiformes — la frontière est plus floue.
S’agit-il de véritables causes d’échec… ou de simples variations anatomiques sans conséquence clinique ?
Le risque existe de sur-interpréter des images subtiles et de traiter des “faux positifs” qui n’auraient probablement pas modifié l’issue.
❓ L’endométrite chronique : cause réelle ou simple marqueur ?
La question est encore débattue.
Sa prévalence plus élevée chez les patientes avec échecs répétés est intrigante. Cela suggère un lien possible. Mais association ne signifie pas causalité.
Trois hypothèses coexistent :
- L’endométrite chronique est une cause directe d’altération de la réceptivité.
- Elle est un facteur contributif, parmi d’autres.
- Elle constitue un épiphénomène, reflet d’un terrain inflammatoire ou d’un contexte reproductif défavorable.
Les premières données sur l’antibiothérapie sont encourageantes, mais elles ne permettent pas encore d’affirmer un bénéfice universel.
🎯 En réalité…
Ces trois questions montrent une chose : la décision d’une hystéroscopie ne devrait jamais être automatique.
Elle s’inscrit dans une réflexion individualisée, tenant compte :
- de la probabilité de découvrir une anomalie pertinente
- du bénéfice potentiel du traitement
- du poids psychologique et médical de la répétition des échecs
En médecine de la reproduction, la nuance est souvent plus importante que la réponse tranchée.
✍️ Message aux patientes
Si vous êtes concernée par une FIV ou des échecs d’implantation, voici ce que je souhaite que vous reteniez.
1️⃣ Ne vous sentez pas obligée
Si votre échographie est normale, il n’y a pas d’urgence ni d’obligation à réaliser une hystéroscopie avant une première FIV. Les données scientifiques sont rassurantes : elle n’améliore pas les taux de naissance dans ce contexte.
2️⃣ Faites confiance au processus progressif
La médecine de la reproduction fonctionne par étapes. Commencer la FIV, analyser les résultats, puis ajuster la stratégie si nécessaire est souvent l’approche la plus raisonnable.
Tout ne doit pas être exploré d’emblée.
3️⃣ Après 2 à 3 échecs, la réflexion change
En revanche, après deux ou trois transferts infructueux, l’hystéroscopie devient un élément pertinent du bilan d’échec d’implantation.
À ce stade, il est logique de vérifier qu’aucune anomalie discrète n’est passée inaperçue.
4️⃣ En cas d’anomalie à l’échographie
Si une anomalie est suspectée dès le départ — polype, endomètre atypique, image douteuse — alors l’hystéroscopie est recommandée, y compris avant une première FIV.
Dans ce cas, elle n’est plus exploratoire, mais ciblée.
5️⃣ La décision doit être partagée
Chaque parcours est unique. Votre âge, vos antécédents, votre tolérance à l’incertitude, votre besoin d’explorer “tout de suite” ou au contraire d’avancer étape par étape… tout cela compte.
La meilleure décision est celle qui est discutée et comprise, pas imposée.
🌿 En résumé
Comme je le dis souvent à mes patientes :
“L’hystéroscopie n’est ni un miracle ni un passage obligé. C’est un outil précieux, à utiliser au bon moment, pour les bonnes raisons.”
Avis Légal
Date de Publication : 8 février 2026
Cet article a été rédigé par le Dr. Senai Aksoy à des fins informatives. Chaque patiente est unique. Les résultats de FIV varient en fonction de nombreux facteurs. Consultez toujours un spécialiste concernant votre situation personnelle.
© Assoc. Prof. Dr. Senai Aksoy - Tous droits réservés.
Le contenu a été créé par Dr. Senai Aksoy et approuvé médicalement.


