Pertes, démangeaisons, odeur : mycose ou vaginose bactérienne ?

Quand une patiente me dit : “Docteur, je crois que j’ai encore une mycose”, je me méfie toujours un peu. Non pas parce qu’elle se trompe forcément, mais parce qu’en pratique, les symptômes intimes ont vite fait de se ressembler.
Au fil des années, entre ma formation à Cerrahpaşa, mon passage à Franche-Comté et plus de 30 ans de pratique en gynécologie et en médecine de la reproduction, j’ai vu revenir la même confusion des centaines de fois. Une femme traite une mycose… alors qu’il s’agit d’une vaginose. Une autre pense avoir une infection… alors qu’elle réagit simplement à un produit irritant. Une troisième finit par croire qu’elle a “quelque chose de grave”, alors qu’il s’agit d’un problème banal mais mal identifié.
Le vrai sujet n’est donc pas seulement de soulager vite. C’est de soulager juste.
🎥 Vidéo du Dr Senai Aksoy

📌 Ce que vous apprendrez dans cet article
- Comment faire la différence entre une mycose et une vaginose ?
- Quels symptômes font plutôt penser à une mycose vaginale ?
- Quels signes évoquent davantage une vaginose bactérienne ?
- Pourquoi l’odeur est-elle souvent un indice important ?
- Quelles autres causes peuvent ressembler à une mycose ou à une vaginose ?
- Dans quels cas faut-il consulter rapidement ?
- Comment le diagnostic est-il confirmé au cabinet ?
- Comment limiter les récidives ?
Comment faire la différence entre une mycose et une vaginose ?
Si je devais résumer les choses simplement, je dirais ceci : la mycose irrite davantage, la vaginose sent davantage. C’est une formule utile, mais ce n’est pas une loi mathématique. En consultation, nous mettons plusieurs indices bout à bout : l’aspect des pertes, l’odeur, l’intensité du prurit, le contexte, le pH vaginal, et parfois l’examen au microscope.
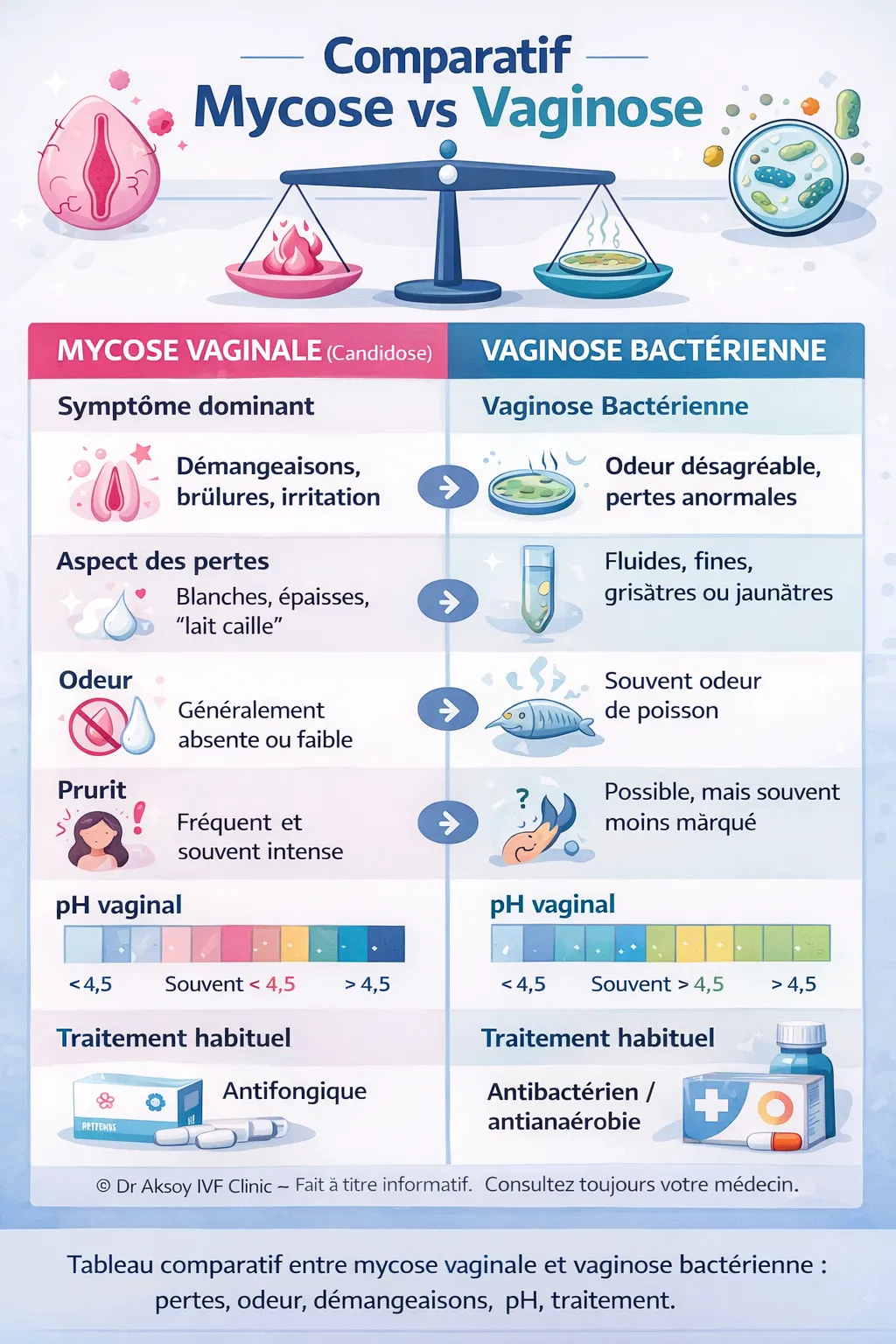
Comparatif visuel entre mycose vaginale et vaginose bactérienne : pertes, odeur, démangeaisons, pH vaginal et traitement habituel.
Des pertes épaisses blanchâtres avec prurit important orientent plus volontiers vers une candidose vulvo-vaginale, alors que des pertes fluides malodorantes évoquent davantage une vaginose bactérienne, comme le rappellent le Manuel MSD sur les vaginites et les recommandations des CDC sur la vaginose bactérienne.
Si vous êtes dans un parcours de fertilité, vous pouvez aussi lire notre article sur l’infertilité féminine dans le contexte des traitements par FIV ainsi que notre dossier sur l’hydrosalpinx et son impact sur la fertilité.
Quels symptômes font plutôt penser à une mycose vaginale ?
La mycose vaginale, dans sa forme classique, est avant tout une histoire d’irritation. Les patientes me disent souvent : “ça brûle”, “ça gratte énormément”, “j’ai l’impression que tout est irrité”. Les pertes sont souvent épaisses, blanchâtres, parfois franchement grumeleuses.
Ce qui fait surtout penser à une candidose vulvo-vaginale, c’est :
- un prurit marqué ;
- une sensation de brûlure ;
- une rougeur vulvaire ;
- parfois un léger gonflement ;
- des pertes épaisses blanches ;
- une gêne pendant les rapports ou à la miction dans certains cas.
Ce que beaucoup oublient, c’est qu’une mycose ne donne pas forcément une forte mauvaise odeur. Quand l’odeur domine clairement le tableau, je commence à regarder ailleurs.
Quels signes évoquent davantage une vaginose bactérienne ?
La vaginose bactérienne n’est pas, dans l’esprit du clinicien, une simple “infection vaginale” parmi d’autres. C’est plutôt un déséquilibre de l’écosystème vaginal. Les lactobacilles, qui jouent normalement un rôle protecteur, deviennent moins nombreux. Le pH remonte. D’autres bactéries prennent la place.
C’est alors que les symptômes apparaissent, souvent avec une logique bien particulière : moins de démangeaisons qu’une mycose, mais davantage de pertes fluides et surtout cette fameuse odeur de poisson, liée à la libération d’amines par les bactéries anaérobies comme Gardnerella vaginalis ou Mobiluncus.
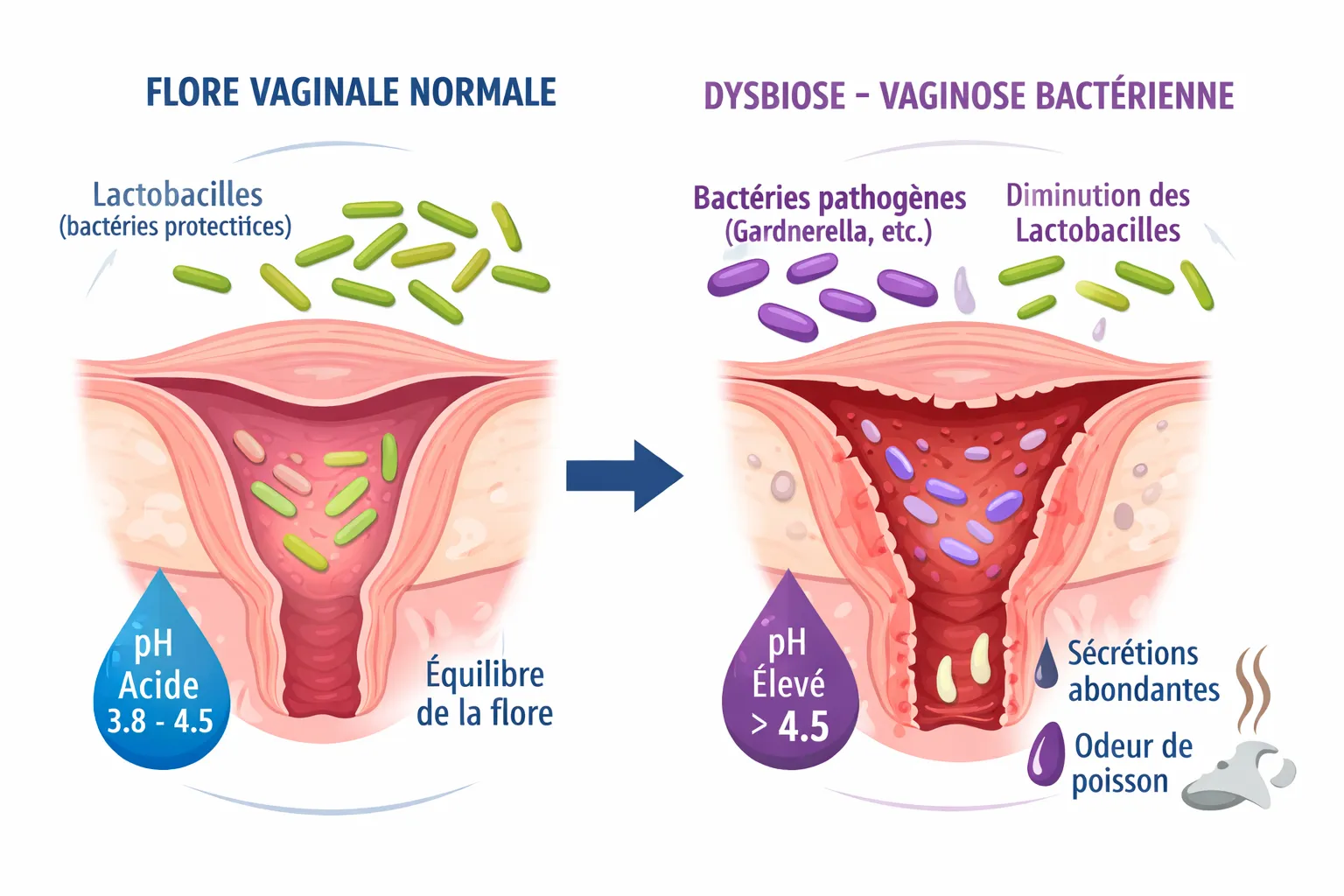
Schéma du microbiote vaginal normal et de la dysbiose : rôle des lactobacilles, modification du pH vaginal et mécanisme de la vaginose bactérienne.
Les signes qui évoquent une vaginose sont souvent :
- des pertes plus liquides, grisâtres et homogènes ;
- une odeur intime plus nette (test à la potasse souvent positif en cabinet) ;
- un pH vaginal supérieur à 4,5 ;
- un terrain de flore déséquilibrée (disparition des lactobacilles protecteurs) ;
- peu de prurit (démangeaisons), voire pas du tout.
Dans la pratique, c’est souvent l’odeur qui met la puce à l’oreille bien avant le reste.
Pourquoi l’odeur est-elle souvent un indice important ?
Parce qu’elle apporte une information clinique réelle. Pas toujours suffisante, mais souvent très orientante.
Beaucoup de femmes hésitent à en parler, par gêne. C’est dommage, parce que cette précision est parfois l’élément le plus utile de toute la consultation. Une odeur de poisson, surtout si elle accompagne des pertes plus fluides, me fait penser en priorité à une vaginose bactérienne.
À l’inverse, une mycose pure peut être très inconfortable sans pour autant modifier franchement l’odeur. Autrement dit : en gynécologie, l’odeur n’est pas un détail embarrassant. C’est souvent un indice diagnostique précieux.
Quelles autres causes peuvent ressembler à une mycose ou à une vaginose ?
C’est probablement l’un des points les plus importants de cet article. Tout ce qui démange n’est pas une mycose. Tout ce qui coule n’est pas une vaginose. Et tout ce qui gêne n’est pas infectieux.
Dans la vraie vie, beaucoup de symptômes intimes sont liés à autre chose : un savon trop agressif, un parfum intime, un protège-slip, des frottements, une sécheresse liée à la ménopause, une dermatose vulvaire, parfois même un tampon oublié. Le Manuel MSD sur les vaginites rappelle d’ailleurs qu’une partie non négligeable des vulvovaginites n’est pas infectieuse.

Schéma des causes non infectieuses de démangeaisons intimes : irritation chimique, hypo-œstrogénie de la ménopause, dermatoses vulvaires et produits ou habitudes d’hygiène pouvant déséquilibrer la zone intime.
Parmi les causes qui peuvent imiter une infection, on retrouve souvent :
- les savons, gels ou produits parfumés ;
- les lubrifiants ou spermicides ;
- les vêtements serrés ou les sous-vêtements synthétiques ;
- l’hypo-œstrogénie de la ménopause ;
- certaines dermatoses comme l’eczéma ou le lichen ;
- un corps étranger oublié ;
- certaines IST comme la trichomonase.
C’est là que les erreurs d’autodiagnostic commencent. La patiente traite “une mycose” qui n’en est pas une. Puis elle conclut que “rien ne marche”. En réalité, ce n’est pas que le traitement est mauvais. C’est simplement qu’il ne cible pas le bon problème.
Dans quels cas faut-il consulter rapidement ?
Il faut consulter quand la situation ne ressemble pas à un épisode simple, déjà connu et facilement reconnaissable. Le premier épisode mérite souvent un vrai diagnostic. La grossesse change aussi la donne. Les douleurs pelviennes, la fièvre, les brûlures urinaires importantes, les pertes franchement verdâtres ou l’absence d’amélioration sont également des signaux qui doivent faire consulter.
Les recommandations des CDC sur la candidose vulvo-vaginale insistent elles aussi sur la prudence en cas de récidives, de doute diagnostique ou de tableau atypique.
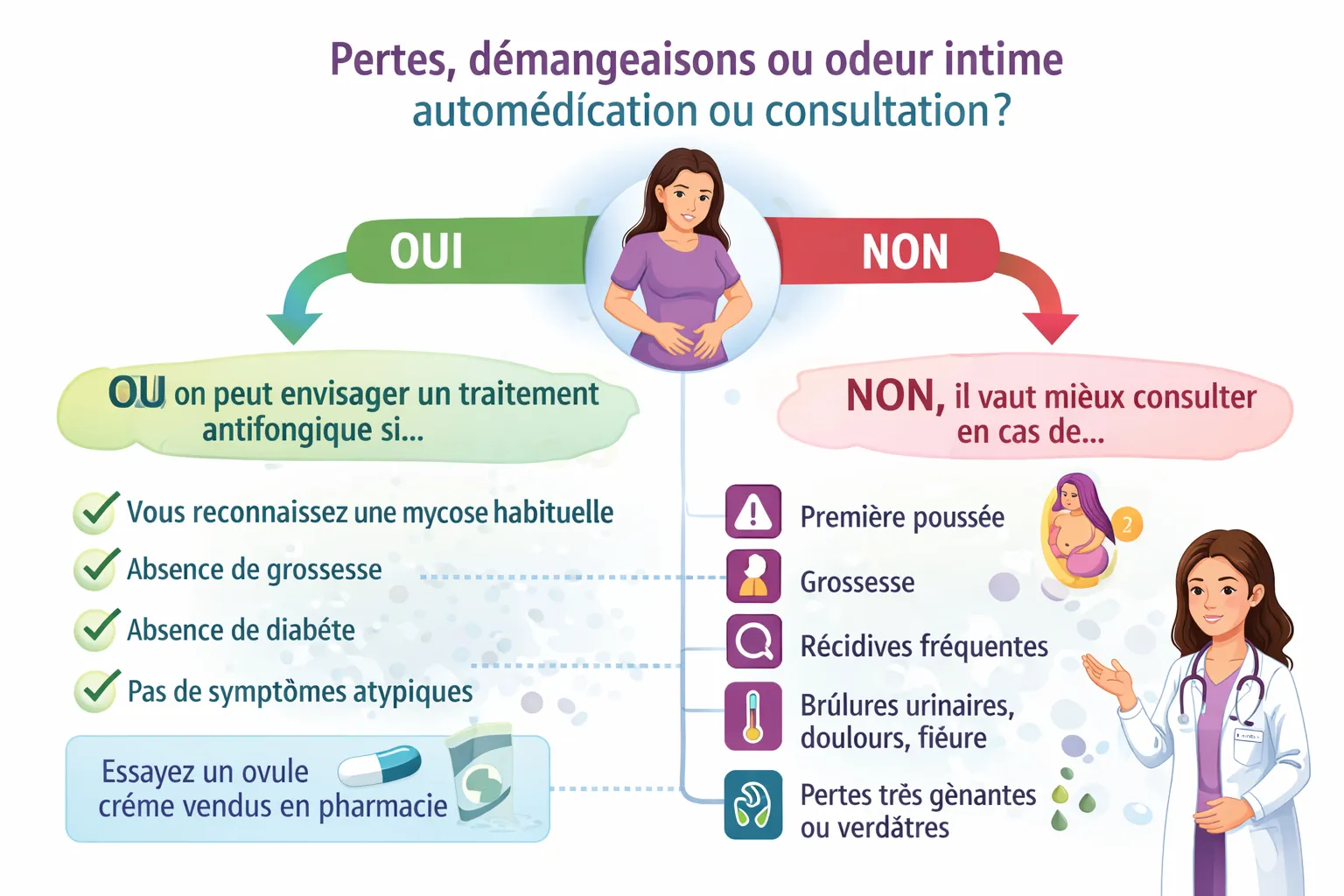
Arbre décisionnel pratique : dans quels cas une automédication peut être envisagée, et dans quelles situations il faut consulter un médecin sans tarder.
Comment le diagnostic est-il confirmé au cabinet ?
C’est là que la médecine redevient concrète. On écoute les symptômes, bien sûr, mais on ne s’arrête pas là. On examine. On regarde l’aspect des pertes. On peut mesurer le pH. Selon le contexte, on complète par un examen au microscope ou un prélèvement.
Le Manuel MSD sur les vaginites décrit bien cette démarche.
Pour une vaginose bactérienne, on recherche souvent :
- des pertes évocatrices ;
- un pH supérieur à 4,5 ;
- une odeur aminée ;
- des clue cells.
Pour une mycose, on retrouve plus volontiers :
- un tableau clinique compatible ;
- un pH souvent normal ou bas ;
- des levures ou pseudohyphes.
C’est parfois très simple. Parfois beaucoup moins. Mais dans tous les cas, ce sont ces détails qui évitent de traiter une irritation comme une infection, ou une vaginose comme une candidose.
Comment traite-t-on une mycose vaginale ?
Une mycose vulvo-vaginale simple se traite en général par un antifongique local, et parfois par voie orale selon les cas. Mais toutes les mycoses ne se ressemblent pas. Quand les épisodes se répètent, quand le traitement habituel ne marche plus, ou quand le tableau devient atypique, la stratégie doit être revue.
Les recommandations des CDC sur la candidose vulvo-vaginale distinguent très clairement les épisodes simples des formes récidivantes, sévères ou non-albicans.
Comment traite-t-on une vaginose bactérienne ?
La vaginose bactérienne se traite le plus souvent par métronidazole ou clindamycine, selon la situation. Les schémas thérapeutiques de référence sont détaillés dans les recommandations des CDC sur la vaginose bactérienne.
C’est là que l’automédication montre ses limites. Beaucoup de femmes prennent un traitement antifongique parce qu’elles pensent spontanément à une mycose. Si la cause est bactérienne, ce traitement n’a logiquement pas de raison de fonctionner.
Pourquoi cela revient-il parfois après des antibiotiques, les règles ou les rapports ?
Parce que le vagin fonctionne comme un véritable écosystème. Quand cet équilibre se dérègle, certaines levures ou certaines bactéries opportunistes profitent de la situation. Une antibiothérapie récente peut favoriser une candidose. D’autres facteurs, comme les douches vaginales ou certaines modifications locales, peuvent favoriser une dysbiose.
Cette logique est bien expliquée dans cette revue PubMed sur l’interrelation entre vaginose bactérienne et candidose.
Les facteurs favorisants les plus fréquents incluent :
- une antibiothérapie récente ;
- des douches vaginales ;
- un microbiote fragilisé ;
- des produits irritants ;
- des récidives traitées sans recontrôle du diagnostic.
Comment limiter les récidives ?
La prévention repose souvent sur des choses très simples, mais qu’il faut faire avec régularité : toilette intime douce, sans excès ; pas de douche vaginale ; sous-vêtements respirants ; prudence avec les produits parfumés ; et surtout réévaluation si les symptômes changent ou reviennent trop souvent.
Les CDC sur la vaginose bactérienne rappellent d’ailleurs que les douches vaginales peuvent favoriser les rechutes.
🛑 Remèdes de grand-mère vs Réalité médicale
On lit souvent sur Internet qu’il faudrait appliquer du yaourt, de l’ail ou de l’huile de coco pour “guérir” une mycose ou une vaginose. En tant que médecin, je tiens à être clair : ces méthodes ne sont pas validées scientifiquement. Pire, elles peuvent aggraver l’irritation ou introduire de nouvelles bactéries dans un écosystème déjà fragilisé. L’équilibre du microbiote vaginal est complexe ; seul un traitement ciblé (antifongique ou antibiotique) permet de restaurer la santé intime sans risque.
👥 Faut-il traiter le partenaire ?
C’est une question très fréquente en consultation.
- Pour la mycose : Le traitement du partenaire n’est généralement pas nécessaire, sauf s’il présente lui-même des symptômes (rougeur, irritation du gland). La mycose n’est pas considérée comme une IST (Infection Sexuellement Transmissible).
- Pour la vaginose : Les études actuelles et les recommandations du CNGOF n’indiquent pas de traitement systématique du partenaire masculin, car cela ne réduit pas le risque de récidives chez la femme.
- En cas de récidives persistantes : Une discussion plus large sur les habitudes de couple veillant au respect de l’équilibre de la flore peut être utile.
Quel lien avec la fertilité, la grossesse et la FIV ?
Une mycose simple, à elle seule, n’a généralement pas de conséquence majeure sur la fertilité. En revanche, des symptômes répétés, mal identifiés, ou associés à d’autres problèmes pelviens doivent être évalués sérieusement, surtout dans un contexte de désir de grossesse ou de FIV.
Voir aussi
Si vous souhaitez en savoir plus sur les sujets liés à la fertilité et à la santé reproductive, n’hésitez pas à consulter nos ressources dédiées :
- L’infertilité féminine dans le cadre des traitements de FIV
- L’hydrosalpinx et ses conséquences sur la fertilité
- notre page dédiée à la fécondation par FIV / ICSI.
FAQ — questions fréquentes
Une odeur de poisson signifie-t-elle forcément une vaginose bactérienne ?
Pas forcément, mais c’est un signe très évocateur. Quand cette odeur s’associe à des pertes fluides, la vaginose bactérienne devient une hypothèse forte.
Peut-on avoir des démangeaisons avec une vaginose ?
Oui, c’est possible. Mais en général, dans la vaginose, l’odeur et la modification des pertes sont plus caractéristiques que le prurit.
Les pertes blanches épaisses sont-elles typiques d’une mycose ?
Oui, surtout si elles s’accompagnent de démangeaisons et de brûlures.
Puis-je me traiter seule avec un ovule antifongique ?
Seulement si vous reconnaissez très bien une mycose déjà connue, dans un contexte simple, sans grossesse ni signe inhabituel.
Une vaginose bactérienne est-elle une IST ?
Pas au sens strict dans la majority des cas. Il s’agit surtout d’une dysbiose. Mais d’autres infections sexuellement transmissibles peuvent donner des symptômes proches.
Pourquoi cela revient-il souvent après des antibiotiques ?
Parce que certains antibiotiques perturbent la flore vaginale protectrice, ce qui peut favoriser une candidose secondaire.
Peut-on avoir une mycose et une vaginose en même temps ?
Oui, cela peut arriver. Certaines patientes présentent même des épisodes successifs ou mixtes sur un terrain de flore fragile.
Quand faut-il consulter en urgence relative ?
En cas de grossesse, de douleur, de fièvre, de brûlures urinaires importantes, de pertes verdâtres, de récidives ou d’absence d’amélioration.
Références médicales
- CDC — Bacterial Vaginosis: STI Treatment Guidelines
- CDC — Vulvovaginal Candidiasis: STI Treatment Guidelines
- Manuel MSD — Revue générale des vaginites
- CNGOF — Recommandations pour la pratique clinique sur les vaginites et vaginoses
- PubMed — Bacterial Vaginosis and Vulvovaginal Candidiasis Pathophysiologic Interrelationship
Mentions Légales
Date de dernière révision médicale : 12 mars 2026.
Cet article a été rédigé et validé médicalement par le Dr Senai Aksoy (Gynécologue-Obstétricien, Spécialiste en Médecine de la Reproduction) à des fins strictement informatives. Chaque patiente est unique et les symptômes gynécologiques peuvent avoir plusieurs causes. Ce contenu ne remplace en aucun cas une consultation médicale, un examen clinique, ni un prélèvement vaginal lorsque celui-ci est nécessaire. Veuillez toujours consulter votre médecin concernant votre situation personnelle.
© Assoc. Prof. Dr. Senai Aksoy - Tous droits réservés.
Le contenu a été créé par Dr. Senai Aksoy et approuvé médicalement.

